Nhà sản xuất
Gedeon Richter
Thành phần
Mỗi viên: Ethinylestradiol 0,03mg, chlormadinon acetat 2mg (tương đương 1,71mg chlormadinon).
Dược lý
Các đặc tính dược lực học
Nhóm dược lý điều trị: Các progestogen và estrogen, dạng kết hợp cố định, mã ATC: G03AA.
Dùng Belara liên tục trong 21 ngày có tác dụng ức chế tuyến yên bài tiết FSH và LH và do đó ức chế rụng trứng. Niêm mạc tử cung tăng sinh và có sự thay đổi về bài tiết. Độ đồng nhất chất nhầy cổ tử cung bị thay đổi. Sự thay đổi này ngăn cản tinh trùng di chuyển qua ống cổ tử cung và làm thay đổi mức độ di động của tinh trùng.
Liều thấp nhất hàng ngày của chlormadinon acetat để có tác dụng ức chế hoàn toàn sự rụng trứng là 1,7 mg. Liều biến đổi hoàn toàn nội mạc tử cung là 25 mg cho mỗi chu kỳ.
Chlormadinon acetat là một progestogen kháng androgen. Tác dụng của thuốc là do khả năng thay thế androgen trên các thụ thể của nó.
Hiệu quả lâm sàng: Trong các nghiên cứu lâm sàng dùng Belara tới 2 năm trên 1655 phụ nữ và hơn 22000 chu kỳ kinh nguyệt, có 12 phụ nữ mang thai. Trong đó, có 7 phụ nữ dùng thuốc không đúng cách, có các bệnh mắc kèm gây buồn nôn hoặc nôn hoặc dùng cùng các thuốc làm giảm tác dụng của các thuốc nội tiết tố dùng tránh thai. (xem Bảng 1)

Các đặc tính dược động học
Chlormadinon acetat (CMA)
Hấp thu: Sau khi uống, CMA được hấp thu nhanh và gần như hoàn toàn. Sinh khả dụng toàn thân của CMA cao do thuốc không qua quá trình chuyển hóa lần đầu. Thuốc đạt nồng độ đỉnh trong huyết tương sau 1-2 giờ.
Phân bố: CMA kết hợp với protein huyết tương người, chủ yếu với albumin với tỷ lệ trên 95%. CMA không có ái lực với SHBG hoặc CBG. CMA được tích trữ chủ yếu trong các mô mỡ.
Chuyển hóa: Quá trình khử hóa, oxy hóa và liên hợp glucuronic và sulphat tạo ra nhiều chất chuyển hóa khác nhau. Các chất chuyển hóa chủ yếu trong huyết tương người là 3- và 3ß-hydroxy-CMA có thời gian bán thải sinh học không khác biệt nhiều so với CMA không được chuyển hóa. Chất chuyển hóa 3-hydroxy có hoạt tính kháng androgenic tương tự hoạt tính của CMA. Trong nước tiểu, chất chuyển hóa xuất hiện chủ yếu dưới dạng liên hợp. Dưới tác dụng của enzym, chất chuyển hóa chính là 2-hydroxy-CMA bên cạnh các chất chuyển hóa 3-hydroxy và dihydroxy.
Thải trừ: CMA bị thải trừ ra khỏi huyết tương với thời gian bán thải trung bình khoảng 34 giờ (sau khi dùng liều đơn) và khoảng 36-39 giờ (sau khi dùng liều lặp lại). Sau khi uống, CMA và các chất chuyển hóa được bài tiết qua cả thận và phân với lượng tương đương nhau.
Ethinylestradiol (EE)
Hấp thu: EE được hấp thu nhanh và gần như hoàn toàn sau khi uống và nồng độ đỉnh trung bình trong huyết tương đạt được sau 1,5 giờ. Sinh khả dụng tuyệt đối của thuốc chỉ vào khoảng 40% khi tính đến dạng liên hợp trước khi xâm nhập vào tuần hoàn chung và quá trình chuyển hóa lần đầu tại gan và được xem như có sự thay đổi giữa các cá thể (20-65%).
Phân bố: Nồng độ EE trong huyết tương được ghi nhận trong y văn có sự khác nhau đáng kể. Khoảng 98% EE liên kết với protein huyết tương, chủ yếu với albumin.
Chuyển hóa: Tương tự các estrogen tự nhiên, EE được chuyển hóa sinh học theo con đường hydroxy hóa vòng thơm (qua trung gian cytochrome P-450). Chất chuyển hóa chính là 2-hydroxy-EE, chất này được tiếp tục chuyển hóa và liên hợp. EE trải qua liên hợp trước khi xâm nhập vào tuần hoàn chung cả ở niêm mạc ruột non và gan. Trong nước tiểu, thuốc chủ yếu được tìm thấy dạng liên hợp glucuronic, trong mật và huyết tương chủ yếu dưới dạng sulphat.
Thải trừ: Thời gian bán thải trung bình trong huyết tương của EE là khoảng 12-14 giờ. EE được bài tiết qua thận và phân với tỷ lệ 2:3. EE dạng sulphat được bài tiết qua mật sau khi bị thủy phân bởi hệ vi khuẩn của ruột, tiếp theo là tuần hoàn gan ruột.
Dữ liệu an toàn tiền lâm sàng
Độc tính cấp của estrogen thấp. Tính đến sự khác biệt giữa động vật thí nghiệm và mối tương quan trên người, các kết quả nghiên cứu trên động vật với estrogen chỉ cho các giá trị dự đoán hạn chế trên người. Ethinylestradiol, một estrogen tổng hợp thường được sử dụng trong các thuốc tránh thai đường uống gây chết bào thai trên động vật thí nghiệm thậm chí ở liều tương đối thấp; bất thường đường niệu sinh dục và nữ hóa bào thai nam đã được quan sát thấy. Các tác dụng này được coi là đặc hiệu cho loài.
Chlormadinon acetat gây chết bào thai trên thỏ, chuột cống và chuột nhắt. Hơn nữa, tác dụng gây quái thai đã được quan sát thấy ở liều gây độc với bào thai trên thỏ và ở mức liều thấp nhất thử nghiệm trên chuột nhắt (1 mg/kg/ngày). Ý nghĩa của kết quả này đối với việc dùng thuốc trên người là chưa rõ ràng.
Dữ liệu tiền lâm sàng từ các nghiên cứu thông thường về độc tính mạn, độc tính di truyền và khả năng gây ung thư cho thấy thuốc không gây nguy cơ đặc biệt trên người ngoại trừ những vấn đề đã được mô tả trong các mục khác của tờ tóm tắt các đặc tính của thuốc.
Chỉ định/Công dụng
Thuốc nội tiết tố dùng tránh thai.
Khi sử dụng Belara nên cân nhắc các yếu tố nguy cơ hiện có ở từng phụ nữ, đặc biệt là nguy cơ huyết khối tĩnh mạch (VTE) và so sánh nguy cơ huyết khối tĩnh mạch khi dùng Belara với nguy cơ của các thuốc nội tiết tố dùng tránh thai dạng kết hợp khác (xem mục Chống chỉ định và Cảnh báo).
Liều lượng & Cách dùng
Liều dùng
Phải dùng thuốc hàng ngày vào cùng một thời điểm (tốt nhất vào buổi tối) trong 21 ngày liên tiếp, sau đó nghỉ 7 ngày không dùng thuốc; kinh nguyệt thường xuất hiện 2 đến 4 ngày sau khi dùng viên thuốc cuối cùng. Sau 7 ngày nghỉ dùng thuốc, tiếp tục dùng vỉ Belara tiếp theo cho dù vẫn còn hay đã hết kinh nguyệt.
Nên gỡ viên thuốc khỏi vỉ thuốc và nuốt nguyên viên thuốc, nếu cần với một ít nước.
Dùng thuốc hàng ngày theo hướng mũi tên.
Bắt đầu dùng viên nén bao phim
Trước đó không dùng các thuốc nội tiết tố dùng tránh thai (trong chu kỳ kinh nguyệt cuối): Nên uống viên thuốc đầu tiên vào ngày 1 của chu kỳ kinh nguyệt, ví dụ ngày đầu tiên của chu kỳ kinh nguyệt tiếp theo. Nếu dùng thuốc vào ngày đầu tiên của chu kỳ kinh nguyệt, tác dụng tránh thai bắt đầu xuất hiện vào ngày đầu tiên uống thuốc và tiếp tục duy trì trong cả 7 ngày nghỉ dùng thuốc.
Cũng có thể dùng viên thuốc vào ngày thứ 2 đến ngày thứ 5 của chu kỳ kinh nguyệt cho dù có còn kinh nguyệt hay không. Trong trường hợp này, cần dùng thêm biện pháp tránh thai cơ học trong 7 ngày đầu dùng thuốc.
Nếu chu kỳ kinh nguyệt đã bắt đầu hơn 5 ngày trước đó, người phụ nữ nên được hướng dẫn đợi đến chu kỳ kinh nguyệt tiếp theo mới bắt đầu dùng Belara.
Chuyển đổi từ thuốc nội tiết tố dùng tránh thai khác sang dùng Belara:
+ Chuyển đổi từ một thuốc nội tiết tố dùng tránh thai dạng kết hợp khác: Người phụ nữ nên bắt đầu dùng Belara vào ngày tiếp theo sau khoảng thời gian không dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp khác hoặc sau khoảng thời gian dùng viên nén giả dược.
+ Chuyển đổi từ thuốc tránh thai chỉ chứa progestogen ("POP"): Nên dùng viên nén bao phim Belara đầu tiên sau ngày ngừng dùng viên tránh thai chỉ chứa progestogen. Nên dùng thêm phương pháp tránh thai cơ học trong 7 ngày đầu tiên dùng thuốc.
+ Chuyển đổi từ thuốc nội tiết tố dùng tránh thai dạng tiêm hoặc cấy dưới da: Có thể bắt đầu dùng Belara vào ngày gỡ bỏ miếng cấy dưới da hoặc hoặc vào ngày tiêm thuốc dự kiến. Nên dùng bổ sung thêm biện pháp tránh thai cơ học trong vòng 7 ngày đầu dùng thuốc.
Sau sảy thai hoặc phá thai trong ba tháng đầu của thai kỳ: Có thể bắt đầu dùng Belara ngay lập tức sau khi sảy thai hoặc phá thai trong ba tháng đầu của thai kỳ. Trong trường hợp này không cần thiết phải dùng biện pháp tránh thai bổ sung.
Sau sinh con hoặc sau sảy thai hoặc phá thai trong ba tháng giữa của thai kỳ: Sau khi sinh con 21-28 ngày, phụ nữ không cho con bú có thể bắt đầu dùng thuốc. Trong trường hợp này, không cần thiết phải dùng biện pháp tránh thai cơ học bổ sung.
Nếu bắt đầu dùng thuốc nhiều hơn 28 ngày sau khi sinh, cần thiết sử dụng biện pháp tránh thai cơ học bổ sung trong vòng 7 ngày đầu dùng thuốc.
Nếu người phụ nữ đã có quan hệ tình dục, cần loại trừ khả năng mang thai hoặc phải đợi đến chu kỳ kinh nguyệt tiếp theo trước khi bắt đầu dùng thuốc.
Cho con bú (xem mục Sử dụng ở phụ nữ mang thai và cho con bú): Phụ nữ đang cho con bú không nên dùng Belara. Sau khi ngừng dùng Belara: Sau khi ngừng dùng Belara, chu kỳ kinh nguyệt có thể kéo dài khoảng 1 tuần.
Dùng thuốc không thường xuyên:
Nếu người dùng quên không uống một viên thuốc nhưng đã uống lại trong vòng 12 giờ thì không cần thiết phải sử dụng các biện pháp tránh thai khác. Người dùng nên tiếp tục dùng thuốc như bình thường.
Nếu quá 12 giờ mới dùng lại thuốc, tác dụng tránh thai có thể giảm. Kiểm soát việc dùng thiếu thuốc được hướng dẫn theo 2 nguyên tắc sau:
1. Không được ngừng thuốc quá 7 ngày
2. Yêu cầu 7 ngày dùng thuốc liên tục để đạt được tác dụng ức chế hoàn toàn trục vùng dưới đồi - tuyến yên - buồng trứng.
Nên uống lại ngay viên thuốc cuối cùng bị quên, thậm chí trường hợp này có thể dẫn đến phải uống hai viên cùng một lúc. Các viên thuốc khác nên được dùng như thường lệ. Các biện pháp tránh thai cơ học bổ sung khác như dùng bao cao su cũng được sử dụng trong 7 ngày tiếp theo. Khả năng có thai có thể xảy ra nếu quên thuốc trong tuần thứ nhất của chu kỳ và giao hợp diễn ra trong vòng 7 ngày trước khi quên thuốc (bao gồm cả khoảng thời gian nghỉ dùng thuốc). Nguy cơ có thai cao hơn nếu số lượng thuốc bị quên nhiều hơn và gần với khoảng nghỉ dùng thuốc thông thường.
Nếu vỉ thuốc đang dùng còn ít hơn 7 viên nén, nên bắt đầu dùng vỉ Belara tiếp theo sớm nhất ngay khi hết vỉ thuốc đang dùng, không nên để cách giữa các vỉ thuốc. Kinh nguyệt bình thường có thể sẽ không xuất hiện cho đến khi vỉ thuốc thứ hai được sử dụng; tuy nhiên, thỉnh thoảng xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh có thể xuất hiện trong quá trình dùng thuốc. Nếu kinh nguyệt không xuất hiện sau khi dùng vỉ thuốc thứ hai, nên thực hiện các test thử thai.
Hướng dẫn trong trường hợp nôn hoặc tiêu chảy: Nếu nôn xuất hiện trong vòng 4 giờ sau khi dùng thuốc hoặc tiêu chảy nặng tiến triển, thuốc có thể không được hấp thu hoàn toàn và tác dụng tránh thai tin cậy không còn được đảm bảo. Trong trường hợp này, nên thực hiện theo chỉ dẫn trong mục “dùng thuốc không thường xuyên” (xem ở trên). Nên tiếp tục dùng Belara.
Làm thế nào để trì hoãn kinh nguyệt: Để làm chậm kinh nguyệt, người phụ nữ nên tiếp tục dùng ngay vỉ Belara khác, bỏ qua giai đoạn nghỉ dùng thuốc. Trường hợp này có thể kéo dài như mong muốn cho đến khi kết thúc vỉ thuốc thứ hai. Trong thời kỳ kéo dài này người phụ nữ có thể gặp xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh. Dùng Belara lại như bình thường sau 7 ngày nghỉ dùng thuốc.
Để dời kinh nguyệt sang một ngày khác trong tuần so với chu kỳ thường có, người phụ nữ có thể được tư vấn rút ngắn lại khoảng thời gian nghỉ dùng thuốc sắp tới với số ngày như mong muốn. Khoảng thời gian càng ngắn, nguy cơ không có kinh nguyệt càng cao và người phụ nữ sẽ gặp xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh trong khi dùng vỉ thuốc tiếp theo (giống như khi trì hoãn một thời gian).
Cảnh báo
CẢNH BÁO
Hút thuốc làm tăng nguy cơ tác dụng phụ nghiêm trọng trên tim mạch của các thuốc nội tiết tố dùng tránh thai dạng kết hợp. Nguy cơ này tăng theo tuổi và lượng thuốc lá tiêu thụ và thể hiện rõ ở phụ nữ trên 35 tuổi. Phụ nữ trên 35 tuổi có hút thuốc nên sử dụng các biện pháp tránh thai khác.
Sử dụng các thuốc nội tiết tố dùng tránh thai dạng kết hợp có liên quan với tăng nguy cơ các bệnh nghiêm trọng khác như nhồi máu cơ tim, huyết khối, đột quỵ hoặc khối u ở gan. Các yếu tố nguy cơ khác như tăng huyết áp, tăng lipid máu, béo phì và đái tháo đường làm tăng rõ rệt nguy cơ mắc bệnh và tỷ lệ tử vong.
Nếu có một trong các bệnh hoặc yếu tố nguy cơ dưới đây, nên thảo luận với người phụ nữ về tính phù hợp của Belara trước khi dùng.
Nếu các căn bệnh hoặc các yếu tố nguy cơ này tăng nặng hoặc xuất hiện lần đầu trong quá trình dùng thuốc, người dùng nên tham khảo ý kiến bác sĩ xem có nên ngừng thuốc hay không.
Huyết khối thuyên tắc mạch và các bệnh lý mạch máu khác: Các kết quả nghiên cứu dịch tễ học cho thấy có mối liên quan giữa việc dùng thuốc nội tiết tố dùng tránh thai và tăng nguy cơ huyết khối thuyên tắc tĩnh mạch hoặc động mạch như nhồi máu cơ tim, đột quỵ, huyết khối tĩnh mạch sâu và nghẽn mạch phổi. Hiếm gặp các biến cố này. Rất hiếm khi huyết khối được báo cáo trên người dùng nội tiết tố dùng tránh thai dạng kết hợp ở những mạch máu khác, ví dụ: động mạch và tĩnh mạch gan, mạch mạc treo ruột, mạch thận, mạch máu võng mạc.
Nguy cơ huyết khối tĩnh mạch (VTE)
Việc sử dụng các thuốc nội tiết tố dùng tránh thai dạng kết hợp làm tăng nguy cơ huyết khối tĩnh mạch (VTE) so với không sử dụng. Các thuốc có chứa levonorgestrel, norgestimat hoặc norethisteron có nguy cơ bị huyết khối tĩnh mạch thấp nhất. Hiện chưa biết nguy cơ huyết khối tĩnh mạch của Belara so với các thuốc tránh thai có nguy cơ thấp hơn này là như thế nào. Quyết định sử dụng bất kỳ thuốc tránh thai khác những loại thuốc có nguy cơ huyết khối tĩnh mạch thấp nhất chỉ nên đưa ra sau khi đã thảo luận với người dùng thuốc để đảm bảo họ hiểu nguy cơ huyết khối tĩnh mạch của các thuốc nội tiết tố dùng tránh thai dạng kết hợp, ảnh hưởng của các yếu tố nguy cơ mà người dùng hiện đang có lên nguy cơ này và rằng nguy cơ huyết khối tĩnh mạch là cao nhất trong năm đầu tiên sử dụng. Đã có một số bằng chứng cho thấy nguy cơ tăng lên khi thuốc nội tiết tố dùng tránh thai dạng kết hợp được bắt đầu dùng lại sau khi ngừng dùng 4 tuần hoặc lâu hơn.
Ở phụ nữ không dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp và không mang thai, khoảng 2/10.000 người sẽ bị huyết khối tĩnh mạch trong thời gian một năm. Tuy nhiên, bất kỳ phụ nữ nào cũng có thể có nguy cơ cao hơn tùy thuộc vào họ có các yếu tố nguy cơ sẵn có hay không (xem phía dưới).
Nghiên cứu dịch tễ học ở phụ nữ dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp liều thấp (chứa <50 μg ethinylestradiol) cho thấy cứ 10.000 phụ nữ thì có khoảng 6-12 người sẽ bị huyết khối tĩnh mạch trong một năm.
Trong 10.000 phụ nữ dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa levonorgestrel, khoảng 6* người sẽ bị huyết khối tĩnh mạch trong một năm.
Chưa biết nguy cơ của thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa chlormadinon so với nguy cơ của thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa levonorgestrel như thế nào.
Số ca huyết khối tĩnh mạch mỗi năm khi dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp liều thấp là ít hơn so với số ca có thể gặp khi mang thai hoặc trong khoảng thời gian sau sinh.
Huyết khối tĩnh mạch có thể gây tử vong với tỉ lệ 1-2%.
*Điểm giữa trong khoảng 5-7/10.000 phụ nữ/năm, dựa trên nguy cơ tương đối của thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa levonorgestrel so với không sử dụng xấp xỉ khoảng 2,3 đến 3,6.
Các yếu tố nguy cơ gây huyết khối tĩnh mạch
Nguy cơ các biến chứng huyết khối tĩnh mạch ở người dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp có thể tăng cao nếu người đó có các yếu tố nguy cơ kèm theo, đặc biệt là khi có nhiều yếu tố nguy cơ cùng lúc (xem bảng 2).
Chống chỉ định dùng Belara nếu người phụ nữ có nhiều yếu tố nguy cơ, làm tăng nguy cơ huyết khối tĩnh mạch (xem mục Chống chỉ định). Nếu có nhiều hơn một yếu tố nguy cơ, có thể sẽ tăng nguy cơ nhiều hơn là tổng cộng của các yếu tố nguy cơ đơn lẻ - trong trường hợp này cần xem xét nguy cơ huyết khối tĩnh mạch tổng thể. Nếu nguy cơ của việc dùng thuốc cao hơn lợi ích đem lại thì không nên dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp (xem mục Chống chỉ định) - xem Bảng 2.

Vẫn chưa có sự thống nhất về việc liệu có sự liên quan giữa viêm tắc tĩnh mạch nông và giãn tĩnh mạch với nguyên nhân hoặc sự tiến triển của thuyên tắc huyết khối tĩnh mạch hay không.
Phải lưu ý nguy cơ huyết khối tăng ở phụ nữ mang thai, và đặc biệt là trong giai đoạn 6 tuần sau khi sinh (thông tin về việc dùng thuốc trong thời kỳ mang thai và cho con bú, xin xem mục Sử dụng ở phụ nữ mang thai và cho con bú).
Các triệu chứng của VTE (huyết khối tĩnh mạch sâu và nghẽn mạch phổi)
Nếu có biểu hiện các triệu chứng sau, người phụ nữ cần được chăm sóc y tế ngay và thông báo cho bác sỹ nếu đang dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp.
Các triệu chứng của huyết khối tĩnh mạch sâu (DVT) có thể bao gồm:
- Sưng một bên chân và/hoặc bàn chân hoặc dọc theo tĩnh mạch ở chân;
- Đau hoặc căng cứng ở chân chỉ có thể cảm nhận khi đứng hoặc đi bộ;
- Chân bị ảnh hưởng có cảm giác ấm hơn, da chân trở nên đỏ hoặc đổi màu.
Các triệu chứng của nghẽn mạch phổi (PE) có thể bao gồm:
- Đột ngột khởi phát thở ngắn không rõ nguyên nhân hoặc thở gấp;
- Đột ngột ho, có thể kèm ho ra máu;
- Đau buốt ở ngực;
- Chóng mặt, choáng váng nặng;
- Nhịp tim nhanh hoặc bất thường.
Một vài trong số các triệu chứng này (ví dụ: “hơi thở ngắn”, “ho”) có thể không đặc hiệu và có thể bị hiểu sai thành những biểu hiện thông thường hoặc không nghiêm trọng (ví dụ: nhiễm khuẩn đường hô hấp).
Các dấu hiệu khác về tắc nghẽn mạch có thể bao gồm: đau đột ngột, chi bị sưng và chuyển sang màu xanh nhạt.
Nếu bị nghẽn mạch ở mắt, triệu chứng có thể thay đổi từ nhìn mờ không đau, sau đó có thể tiến triển thành mù. Đôi khi có thể bị mù ngay lập tức.
Nguy cơ của huyết khối động mạch (ATE)
Các nghiên cứu dịch tễ học cho thấy có mối liên quan giữa việc dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp với việc tăng nguy cơ huyết khối động mạch (nhồi máu cơ tim) hoặc với tai biến mạch máu não (ví dụ: cơn thiếu máu cục bộ thoáng qua, đột quỵ). Các biến cố huyết khối động mạch có thể gây tử vong.
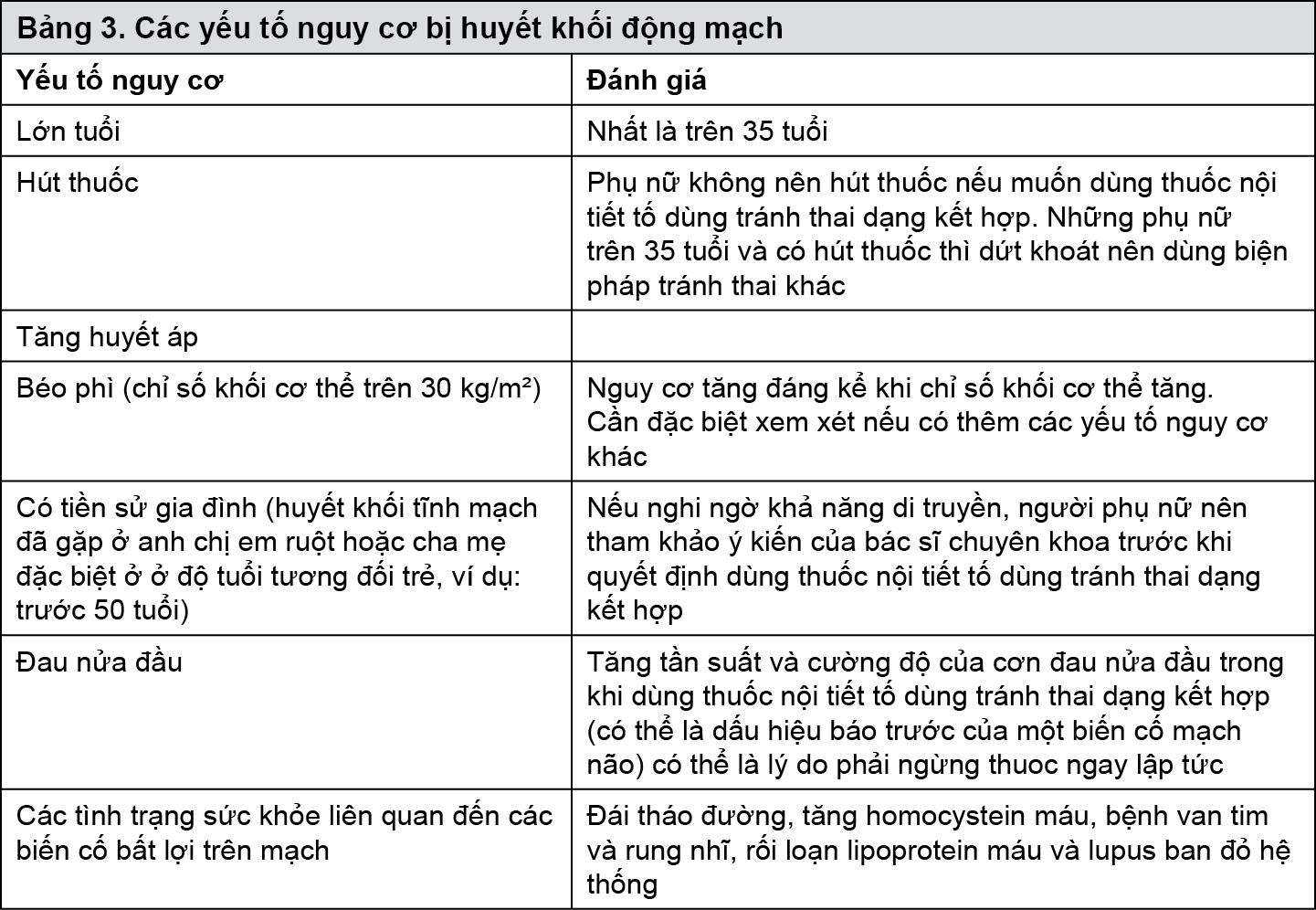
Các yếu tố nguy cơ bị huyết khối động mạch
Nguy cơ biến chứng huyết khối động mạch hoặc tai biến mạch máu não ở người dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp tăng lên ở những phụ nữ có yếu tố nguy cơ (xem bảng 3). Chống chỉ định dùng Belara nếu có một yếu tố nguy cơ nghiêm trọng hoặc có nhiều yếu tố nguy cơ bị huyết khối động mạch vì điều này gây nguy cơ cao bị huyết khối động mạch (xem mục Chống chỉ định).
Nếu người phụ nữ có nhiều hơn một yếu tố nguy cơ, nguy cơ huyết khối động mạch sẽ có khả năng tăng cao hơn tổng của các yếu tố riêng lẻ - trong trường hợp này cần phải xem xét nguy cơ tổng thể của người đó.
Nếu nguy cơ của việc dùng thuốc cao hơn lợi ích đem lại thì không nên dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp (xem mục Chống chỉ định) - xem Bảng 3.
Các triệu chứng của huyết khối động mạch
Nếu có biểu hiện các triệu chứng sau, người phụ nữ cần được chăm sóc y tế ngay và thông báo cho bác sỹ nếu đang dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp.
Những triệu chứng của tai biến mạch máu não có thể bao gồm:
- Đột ngột tê hoặc yếu cơ ở mặt, cánh tay hoặc chân, đặc biệt là ở cùng một bên của cơ thể;
- Đột ngột đi lại khó khăn, chóng mặt, mất khả năng giữ thăng bằng hoặc phối hợp động tác;
- Đột ngột bị lú lẫn, nói hoặc hiểu khó;
- Đột ngột nhìn khó ở một hoặc cả hai mắt;
- Đau đầu đột ngột, đau đầu nặng hoặc kéo dài mà không rõ nguyên nhân;
- Mất nhận thức hoặc bị ngất có hoặc không có động kinh.
Các triệu chứng tạm thời có thể báo trước cơn thiếu máu cục bộ thoáng qua (TIA).
Các triệu chứng của nhồi máu cơ tim (MI) có thể bao gồm:
- Đau, khó chịu, cảm giác bị chèn ép, tức ngực, cảm giác căng tức ở cánh tay hoặc dưới xương ức;
- Khó chịu lan tỏa ở lưng, hàm, họng, cánh tay và bụng;
- Cảm giác no đầy, khó tiêu, nghẹt thở;
- Toát mồ hôi, buồn nôn, nôn hoặc chóng mặt;
- Mệt mỏi, lo lắng, hơi thở ngắn;
- Nhịp tim nhanh hoặc bất thường.
Người dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp cần phải được thông báo rằng họ cần tham khảo ý kiến của bác sĩ trong trường hợp xuất hiện các triệu chứng có thể có của huyết khối. Nếu có nghi ngờ hoặc khẳng định có huyết khối, cần ngừng dùng Belara.
Các khối u
Một vài nghiên cứu dịch tễ học cho thấy sử dụng dài ngày các thuốc nội tiết tố dùng tránh thai là yếu tố nguy cơ cho sự phát triển ung thư cổ tử cung trên phụ nữ bị nhiễm HPV (human papilloma virus). Tuy nhiên, vẫn còn những tranh cãi về mức độ các kết quả này bị ảnh hưởng bởi các yếu tố gây nhiễu khác (như sự khác biệt về số lượng bạn tình hoặc sử dụng các biện pháp tránh thai cơ học) (xem thêm mục “Khám lâm sàng”).
Một phân tích gộp từ 54 nghiên cứu dịch tễ học đã được báo cáo cho thấy có sự tăng nhẹ nguy cơ tương đối (RR=1,24) mắc ung thư vú được chẩn đoán trên phụ nữ đang sử dụng các thuốc nội tiết tố dùng tránh thai dạng kết hợp. Nguy cơ này dần mất đi trong khoảng 10 năm sau khi ngừng dùng thuốc.
Các nghiên cứu này không cung cấp bằng chứng về mối quan hệ nhân quả. Mô hình quan sát có nguy cơ gia tăng có thể do ung thư vú được chẩn đoán sớm hơn trên người dùng thuốc nội tiết tố dùng tránh thai kết hợp, tác dụng sinh học của các thuốc này hoặc kết hợp cả 2 nguyên nhân. Trong các trường hợp lành tính hiếm gặp và trong trường hợp thậm chí ít hơn đã ghi nhận được các khối u ác tính tại gan trong quá trình sử dụng các thuốc nội tiết tố dùng tránh thai. Trong trường hợp đau bụng dữ dội không tự khỏi, phải xem xét đến khả năng gan to hoặc các dấu hiệu xuất huyết ổ bụng liên quan đến khả năng có khối u tại gan.Trong trường hợp này, nên ngừng sử dụng Belara.
Các bệnh lý khác
Nhiều phụ nữ dùng các thuốc nội tiết tố dùng tránh thai có hiện tượng tăng nhẹ huyết áp; tuy nhiên, tăng huyết áp có ý nghĩa lâm sàng hiếm khi xảy ra. Mối liên quan giữa việc dùng các thuốc tránh thai đường uống và các biểu hiện tăng huyết áp trên lâm sàng chưa được khẳng định. Nếu có hiện tượng tăng huyết áp có ý nghĩa lâm sàng trong quá trình dùng Belara, nên ngừng dùng thuốc và điều trị tăng huyết áp. Có thể tiếp tục dùng Belara ngay khi huyết áp trở về bình thường khi điều trị tăng huyết áp.
Trên phụ nữ có tiền sử mắc herpes sinh dục, bệnh có thể tái phát trong quá trình dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp. Trên phụ nữ có tiền sử tăng triglycerid máu hoặc có tiền sử gia đình bị tăng triglycerid máu, nguy cơ viêm tụy tăng trong quá trình dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp. Rối loạn chức năng gan cấp tính hoặc mạn tính có thể cần ngừng dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp cho đến khi chức năng gan trở về bình thường. Nếu có tái phát vàng da ứ mật đã xuất hiện trong thời kỳ mang thai hoặc khi sử dụng các hormon sinh dục trước đây, cần ngừng dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp.
Các thuốc nội tiết tố dùng tránh thai dạng kết hợp có thể ảnh hưởng đến sự đề kháng insulin ngoại vi hoặc khả năng dung nạp glucose. Do đó, bệnh nhân đái tháo đường nên được theo dõi chặt khi dùng các thuốc nội tiết tố dùng tránh thai.
Ít khi xảy ra nám da, đặc biệt trên phụ nữ có tiền sử nám da trong thời kỳ mang thai. Phụ nữ có khả năng bị nám da nên tránh tiếp xúc với ánh nắng mặt trời và tia tử ngoại trong quá trình dùng các thuốc nội tiết tố dùng tránh thai. Bệnh nhân mắc các bệnh di truyền hiếm gặp như không dung nạp galactose, thiếu hụt men Lapp lactase hoặc kém hấp thu glucose-galactose không nên dùng thuốc này.
THẬN TRỌNG
Sử dụng estrogen hoặc kết hợp estrogen/progestogen có thể có ảnh hưởng xấu trên một số bệnh và/hoặc tình trạng. Giám sát y tế đặc biệt cần thiết trong trường hợp:
- động kinh;
- xơ cứng bì rải rác;
- uốn ván;
- đau nửa đầu (xem thêm mục Chống chỉ định);
- hen phế quản;
- suy tim hoặc suy thận;
- múa giật nhẹ;
- đái tháo đường (xem mục Chống chỉ định);
- các bệnh lý về gan (xem mục Chống chỉ định);
- rối loạn lipoprotein máu (xem mục Chống chỉ định);
- các bệnh tự miễn (bao gồm lupus ban đỏ hệ thống);
- béo phì;
- tăng huyết áp (xem mục Chống chỉ định);
- lạc nội mạc tử cung;
- giãn tĩnh mạch;
- viêm tĩnh mạch (xem mục Chống chỉ định);
- rối loạn đông máu (xem mục Chống chỉ định);
- bệnh tuyến vú;
- u cơ tử cung;
- herpes sinh dục;
- trầm cảm (xem mục Chống chỉ định);
- viêm ruột mạn tính (bệnh Crohn, viêm loét đại tràng - xem mục Tác dụng ngoại ý).
Khám lâm sàng/tư vấn
Trước khi bắt đầu dùng hoặc bắt đầu dùng lại Belara, phải xem xét toàn bộ tiền sử bệnh của người phụ nữ (bao gồm cả tiền sử của gia đình) và loại trừ khả năng mang thai. Phải đo huyết áp và thăm khám lâm sàng theo như hướng dẫn ở phần chống chỉ định (xem mục Chống chỉ định) và phần cảnh báo (xem mục Cảnh báo). Nên lặp lại các kiểm tra này hàng năm trong quá trình dùng Belara. Khám lâm sàng thường xuyên cũng cần thiết do các chống chỉ định (như các cơn thiếu máu cục bộ thoáng qua) hoặc các yếu tố nguy cơ (như tiền sử gia đình có huyết khối động mạch hoặc tĩnh mạch) có thể xuất hiện trong thời gian đầu dùng các thuốc nội tiết tố dùng tránh thai. Khám lâm sàng nên bao gồm cả đo huyết áp, kiểm tra ngực, bụng, cơ quan sinh dục bên trong và bên ngoài và các xét nghiệm cần thiết.
Điều quan trọng là lưu ý cho người phụ nữ các thông tin về huyết khối động mạch hoặc tĩnh mạch, bao gồm nguy cơ của Belara so với các thuốc nội tiết tố dùng tránh thai kết hợp khác, các triệu chứng của huyết khối động tĩnh mạch và động mạch, các yếu tố nguy cơ đã biết và những việc cần làm khi nghi ngờ có huyết khối.
Người phụ nữ phải được thông báo để đọc kỹ tờ hướng dẫn sử dụng và tuân thủ những chỉ dẫn trong đó. Tần suất và nội dung của việc thăm khám nên dựa trên các hướng dẫn thực hành và áp dụng trên từng phụ nữ.
Người phụ nữ phải được thông báo rằng việc dùng các thuốc tránh thai đường uống, bao gồm Belara, không bảo vệ chống lây nhiễm HIV (AIDS) hoặc các bệnh lây truyền qua đường tình dục khác.
Hiệu quả kém
Quên thuốc (xem mục “dùng thuốc không thường xuyên”), nôn hoặc các rối loạn đường tiêu hóa bao gồm tiêu chảy, dùng đồng thời dài ngày với một số thuốc (xem mục Tương tác) hoặc các trường hợp rối loạn chuyển hóa rất hiếm gặp có thể làm giảm hiệu quả tránh thai của thuốc.
Ảnh hưởng đến việc kiểm soát chu kỳ
Xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh
Tất cả các thuốc nội tiết tố dùng tránh thai có thể gây chảy máu âm đạo bất thường (xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh) đặc biệt trong một vài chu kỳ đầu khi dùng thuốc. Do đó, chỉ nên khám chu kỳ bất thường sau khi đã điều chỉnh giai đoạn khoảng 3 chu kỳ. Nếu trong quá trình dùng Belara vẫn có xuất huyết ngoài chu kỳ kinh dai dẳng hoặc xảy ra khi chu kỳ trước đó bình thường, nên thăm khám để loại trừ có thai hoặc rối loạn cơ quan. Sau khi loại trừ khả năng có thai và rối loạn cơ quan, có thể tiếp tục dùng Belara hoặc chuyển sang hình thức tránh thai khác.
Ra máu giữa chu kỳ có thể là dấu hiệu giảm hiệu quả thuốc tránh thai (xem mục “dùng thuốc không thường xuyên”, “Hướng dẫn trong trường hợp có nôn” và mục Tương tác).
Không xuất hiện kinh nguyệt
Sau 21 ngày dùng thuốc kinh nguyệt thường xuất hiện. Đôi khi và đặc biệt trong một vài tháng đầu dùng thuốc, kinh nguyệt có thể không xuất hiện. Tuy nhiên, hiện tượng này không phải là một dấu hiệu giảm tác dụng của thuốc tránh thai. Nếu kinh nguyệt không xuất hiện sau một chu kỳ trong đó thuốc được dùng thường xuyên, giai đoạn nghỉ thuốc 7 ngày không kéo dài hơn, không có thuốc nào được dùng cùng và không có hiện tượng nôn hoặc tiêu chảy, người dùng không có khả năng thụ thai và vẫn có thể tiếp tục dùng Belara. Nếu Belara không được dùng theo chỉ dẫn trước khi kinh nguyệt không xuất hiện lần đầu tiên hoặc kinh nguyệt không xuất hiện trong 2 chu kỳ liên tiếp, phải loại trừ khả năng mang thai trước khi tiếp tục dùng thuốc.
Không nên dùng các thuốc có chứa cỏ thánh John (Hypericum perforatum) cùng với Belara (xem mục Tương tác).
Ảnh hưởng trên khả năng lái xe và vận hành máy móc
Chưa biết các thuốc nội tiết tố dùng tránh thai dạng kết hợp có ảnh hưởng trên khả năng lái xe và vận hành máy móc hay không.
Quá Liều
Không có thông tin về độc tính nghiêm trọng của thuốc trong trường hợp dùng quá liều. Các triệu chứng dưới đây có thể xuất hiện: buồn nôn, nôn và đặc biệt trên các cô gái trẻ, có thể chảy máu âm đạo nhẹ. Không có thuốc giải độc, điều trị trong trường hợp này là điều trị triệu chứng. Theo dõi cân bằng nước, điện giải và chức năng gan có thể cần thiết trong rất ít trường hợp.
Chống chỉ định
Không được dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp trong các trường hợp dưới đây. Nên ngừng dùng Belara ngay lập tức nếu một trong các biến cố dưới đây xuất hiện trong quá trình dùng thuốc:
• Đái tháo đường mất kiểm soát;
• Tăng huyết áp không được kiểm soát hoặc huyết áp tăng cao (huyết áp thường xuyên trên 140/90mmHg);
• Đang bị hoặc có nguy cơ huyết khối tĩnh mạch (VTE)
+ Huyết khối tĩnh mạch - đang bị huyết khối tĩnh mạch (đang dùng thuốc chống đông máu) hoặc có tiền sử huyết khối tĩnh mạch (như huyết khối tĩnh mạch sâu [DVT] hoặc nghẽn mạch phổi [PE])
+ Huyết khối tĩnh mạch do di truyền hoặc mắc phải như kích hoạt đề kháng protein C (Activated protein C resistance - APC-resistance), (bao gồm yếu tố V Leiden), thiếu hụt yếu tố kháng thrombin III, thiếu hụt protein C, thiếu hụt protein S.
+ Đại phẫu có thời gian bất động kéo dài (xem mục Cảnh báo).
+ Nguy cơ cao huyết khối tĩnh mạch do có nhiều yếu tố nguy cơ (xem mục Cảnh báo).
• Đang bị hoặc có nguy cơ huyết khối động mạch (ATE)
+ Huyết khối động mạch - đang bị huyết khối động mạch, tiền sử huyết khối động mạch (ví dụ: nhồi máu cơ tim) hoặc các dấu hiệu báo trước (ví dụ: đau thắt ngực)
+ Bệnh mạch máu não - đang bị đột quỵ, có tiền sử đột quỵ hoặc có dấu hiệu báo trước (ví dụ: cơn thiếu máu cục bộ thoáng qua (TIA))
+ Huyết khối động mạch do di truyền hoặc mắc phải như tăng homocystein máu và kháng thể kháng phospholipid (đang dùng kháng thể kháng cardiolipin, thuốc chống đông lupus)
+ Tiền sử đau nửa đầu với các triệu chứng thần kinh khu trú
+ Nguy cơ cao huyết khối động mạch do có nhiều yếu tố nguy cơ (xem mục Cảnh báo) hoặc khi có một trong các yếu tố nguy cơ nghiêm trọng như:
· Đái tháo đường có các triệu chứng trên mạch máu
· Tăng huyết áp nặng
· Rối loạn lipoprotein máu nặng.
• Viêm gan, vàng da, rối loạn chức năng gan cho đến khi chức năng gan trở về bình thường;
• Ngứa toàn thân, ứ mật, đặc biệt trong lần mang thai hoặc điều trị bằng estrogen trước đó;
• Hội chứng Dubin-Johnson, hội chứng Rotor, rối loạn tiết mật;
• Có tiền sử hoặc đang có khối u ở gan;
• Đau dữ dội vùng thượng vị, phì đại gan hoặc có các triệu chứng xuất huyết ổ bụng (xem mục Tác dụng ngoại ý);
• Xuất hiện lần đầu tiên hoặc tái phát cơn rối loạn chuyển hóa porphyrin (cả ba thể, đặc biệt là rối loạn chuyển hóa porphyrin mắc phải);
• Đang có hoặc có tiền sử có khối u ác tính nhạy cảm với hormon như ung thư vú hoặc ung thư tử cung;
• Rối loạn chuyển hóa lipid nặng;
• Viêm tụy hoặc có tiền sử viêm tụy, nếu có kết hợp với tăng triglycerid máu;
• Các triệu chứng đầu tiên của đau nửa đầu hoặc tăng tần suất xuất hiện cơn đau đầu dữ dội;
• Tiền sử đau nửa đầu với các triệu chứng thần kinh khu trú ("migraine accompagnée");
• Rối loạn cảm thụ cấp như rối loạn thị giác hoặc thính giác;
• Rối loạn vận động (đặc biệt là liệt);
• Tăng số cơn động kinh;
• Trầm cảm nặng;
• Xốp xơ tai thoái hóa trong những lần mang thai trước đó;
• Vô kinh không rõ nguyên nhân;
• Tăng sản nội mạc tử cung;
• Chảy máu bộ phận sinh dục không rõ nguyên nhân;
• Mẫn cảm với hoạt chất hoặc bất cứ thành phần nào của thuốc.
Chống chỉ định nếu có một yếu tố nguy cơ nghiêm trọng hoặc nhiều yếu tố nguy cơ huyết khối tĩnh mạch hoặc động mạch (xem mục Cảnh báo).
Sử dụng ở phụ nữ có thai và cho con bú
Thời kỳ mang thai: Belara không được khuyến cáo sử dụng trong thời kỳ mang thai. Trước khi sử dụng thuốc, phải loại trừ khả năng có thai. Nếu trong quá trình dùng Belara phát hiện thấy có thai, phải ngừng thuốc ngay lập tức. Các nghiên cứu dịch tễ học mở rộng không cho thấy các bằng chứng lâm sàng về khả năng gây quái thai hoặc độc tính trên thai nhi khi estrogen bị dùng trong giai đoạn có thai kết hợp với các progestogen khác với liều tương tự liều Belara. Mặc dù các thí nghiệm trên động vật đã cho thấy bằng chứng về độc tính trên khả năng sinh sản (xem mục Dữ liệu an toàn tiền lâm sàng), các dữ liệu lâm sàng trên hơn 330 phụ nữ có thai phơi nhiễm với thuốc không cho thấy bất cứ độc tính nào trên thai nhi của chlormadinon acetat. Khi bắt đầu dùng lại Belara cần lưu ý nguy cơ huyết khối tĩnh mạch tăng lên trong thời kỳ sau sinh (xem mục Liều lượng và Cách dùng và Cảnh báo).
Thời kỳ cho con bú: Việc cho con bú có thể bị ảnh hưởng bởi estrogen do thuốc có thể ảnh hưởng đến chất lượng và thành phần của sữa mẹ. Một lượng nhỏ thuốc steroid chống thụ thai và/hoặc các chất chuyển hóa của nó có thể bài tiết qua sữa mẹ và có thể ảnh hưởng đến trẻ em. Do đó, không nên sử dụng Belara trong thời kỳ cho con bú.
Tương tác
Tương tác của ethinylestradiol, thành phần estrogen của Belara, với các thuốc khác có thể làm tăng hoặc giảm nồng độ ethinylestradiol trong huyết thanh. Nếu cần thiết phải điều trị kéo dài bằng các thuốc này, nên sử dụng các phương pháp tránh thai không sử dụng nội tiết tố. Nồng độ ethinylestradiol trong huyết thanh giảm có thể dẫn tới tăng số lần xuất huyết ngoài chu kỳ kinh, rối loạn chu kỳ và giảm hiệu quả tránh thai của Belara. Nồng độ ethinylestradiol trong huyết thanh tăng có thể dẫn đến tăng tần suất xuất hiện và mức độ trầm trọng của các tác dụng không mong muốn.
Các thuốc/hoạt chất dưới đây có thể làm giảm nồng độ ethinylestradiol trong huyết thanh:
• tất cả các thuốc làm tăng nhu động dạ dày ruột (như metoclopramid) hoặc làm giảm hấp thu (như than hoạt);
• hoạt chất gây cảm ứng enzym microsom ở gan, như rifampicin, rifabutin, các barbiturat, các thuốc chống động kinh (như carbamazepin, phenytoin và topiramat), griseofulvin, barbexaclon, primidon, modafinil, một số thuốc ức chế protease (như ritonavir) và cỏ thánh John (thảo dược) (xem mục Cảnh báo);
• một số kháng sinh (như ampicillin, tetracyclin) trên một số phụ nữ, do tác dụng làm giảm chu trình gan ruột của các estrogen.
Khi sử dụng cùng các thuốc/hoạt chất này để điều trị trong thời gian ngắn, nên sử dụng thêm các biện pháp tránh thai cơ học cùng Belara trong quá trình điều trị và trong 7 ngày sau đó. Với các hoạt chất làm giảm nồng độ ethinylestradiol huyết thanh do gây cảm ứng enzym microsom tại gan, các biện pháp tránh thai cơ học bổ sung được sử dụng tới 28 ngày sau khi ngừng điều trị.
Nếu các thuốc dùng cùng vẫn còn sử dụng khi đã hết vỉ thuốc nội tiết tố dùng tránh thai dạng kết hợp, nên tiếp tục dùng ngay vỉ thuốc khác mà không cần nghỉ dùng thuốc.
Các thuốc/hoạt chất dưới đây có thể làm tăng nồng độ ethinylestradiol huyết thanh:
• các hoạt chất ức chế quá trình sulphat hóa ethinylestradiol tại thành ruột non như acid ascorbic hoặc paracetamol;
• atorvastatin (làm tăng 20% diện tích dưới đường cong [AUC] của ethinylestradiol);
• các hoạt chất ức chế enzym microsom gan như các thuốc kháng nấm nhóm imidazol (ví dụ fluconazol), indinavir hoặc troleandomycin.
Ethinylestradiol có thể ảnh hưởng đến quá trình chuyển hóa của các thuốc khác
• do ức chế enzym microsom gan và kết quả làm tăng nồng độ các hoạt chất trong huyết thanh như diazepam (và quá trình chuyển hóa hydroxyl hóa các benzodiazepin khác), ciclosporin, theophylin và prednisolon;
• do cảm ứng quá trình liên hợp glucuronic tại gan và hậu quả là làm giảm nồng độ huyết thanh của một số thuốc như clofibrat, paracetamol, morphin và lorazepam.
Tác dụng của insulin và các thuốc chống đái tháo đường đường uống có thể bị thay đổi do ảnh hưởng của thuốc trên khả năng dung nạp glucose (xem mục Cảnh báo).
Hiện tượng này cũng có thể gặp với các thuốc dùng gần đó.
Nên kiểm tra tờ tóm tắt các đặc tính của thuốc của các thuốc được kê đơn về khả năng tương tác với Belara.
Các xét nghiệm: Trong quá trình dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp, một số xét nghiệm có thể bị ảnh hưởng, bao gồm các xét nghiệm chức năng gan, thượng thận và tuyến giáp, nồng độ trong huyết tương của các protein mang (như SHBG, lipoprotein), các thông số chuyển hóa carbohydrat, đông máu và tiêu fibrin. Tính chất và mức độ ảnh hưởng một phần phụ thuộc vào bản chất và liều hormon sử dụng.
Nhà sản xuấtGedeon Richter
Thành phầnMỗi viên: Ethinylestradiol 0,03mg, chlormadinon acetat 2mg (tương đương 1,71mg chlormadinon).
Dược lýCác đặc tính dược lực học
Nhóm dược lý điều trị: Các progestogen và estrogen, dạng kết hợp cố định, mã ATC: G03AA.
Dùng Belara liên tục trong 21 ngày có tác dụng ức chế tuyến yên bài tiết FSH và LH và do đó ức chế rụng trứng. Niêm mạc tử cung tăng sinh và có sự thay đổi về bài tiết. Độ đồng nhất chất nhầy cổ tử cung bị thay đổi. Sự thay đổi này ngăn cản tinh trùng di chuyển qua ống cổ tử cung và làm thay đổi mức độ di động của tinh trùng.
Liều thấp nhất hàng ngày của chlormadinon acetat để có tác dụng ức chế hoàn toàn sự rụng trứng là 1,7 mg. Liều biến đổi hoàn toàn nội mạc tử cung là 25 mg cho mỗi chu kỳ.
Chlormadinon acetat là một progestogen kháng androgen. Tác dụng của thuốc là do khả năng thay thế androgen trên các thụ thể của nó.
Hiệu quả lâm sàng: Trong các nghiên cứu lâm sàng dùng Belara tới 2 năm trên 1655 phụ nữ và hơn 22000 chu kỳ kinh nguyệt, có 12 phụ nữ mang thai. Trong đó, có 7 phụ nữ dùng thuốc không đúng cách, có các bệnh mắc kèm gây buồn nôn hoặc nôn hoặc dùng cùng các thuốc làm giảm tác dụng của các thuốc nội tiết tố dùng tránh thai. (xem Bảng 1)
Các đặc tính dược động học
Chlormadinon acetat (CMA)
Hấp thu: Sau khi uống, CMA được hấp thu nhanh và gần như hoàn toàn. Sinh khả dụng toàn thân của CMA cao do thuốc không qua quá trình chuyển hóa lần đầu. Thuốc đạt nồng độ đỉnh trong huyết tương sau 1-2 giờ.
Phân bố: CMA kết hợp với protein huyết tương người, chủ yếu với albumin với tỷ lệ trên 95%. CMA không có ái lực với SHBG hoặc CBG. CMA được tích trữ chủ yếu trong các mô mỡ.
Chuyển hóa: Quá trình khử hóa, oxy hóa và liên hợp glucuronic và sulphat tạo ra nhiều chất chuyển hóa khác nhau. Các chất chuyển hóa chủ yếu trong huyết tương người là 3- và 3ß-hydroxy-CMA có thời gian bán thải sinh học không khác biệt nhiều so với CMA không được chuyển hóa. Chất chuyển hóa 3-hydroxy có hoạt tính kháng androgenic tương tự hoạt tính của CMA. Trong nước tiểu, chất chuyển hóa xuất hiện chủ yếu dưới dạng liên hợp. Dưới tác dụng của enzym, chất chuyển hóa chính là 2-hydroxy-CMA bên cạnh các chất chuyển hóa 3-hydroxy và dihydroxy.
Thải trừ: CMA bị thải trừ ra khỏi huyết tương với thời gian bán thải trung bình khoảng 34 giờ (sau khi dùng liều đơn) và khoảng 36-39 giờ (sau khi dùng liều lặp lại). Sau khi uống, CMA và các chất chuyển hóa được bài tiết qua cả thận và phân với lượng tương đương nhau.
Ethinylestradiol (EE)
Hấp thu: EE được hấp thu nhanh và gần như hoàn toàn sau khi uống và nồng độ đỉnh trung bình trong huyết tương đạt được sau 1,5 giờ. Sinh khả dụng tuyệt đối của thuốc chỉ vào khoảng 40% khi tính đến dạng liên hợp trước khi xâm nhập vào tuần hoàn chung và quá trình chuyển hóa lần đầu tại gan và được xem như có sự thay đổi giữa các cá thể (20-65%).
Phân bố: Nồng độ EE trong huyết tương được ghi nhận trong y văn có sự khác nhau đáng kể. Khoảng 98% EE liên kết với protein huyết tương, chủ yếu với albumin.
Chuyển hóa: Tương tự các estrogen tự nhiên, EE được chuyển hóa sinh học theo con đường hydroxy hóa vòng thơm (qua trung gian cytochrome P-450). Chất chuyển hóa chính là 2-hydroxy-EE, chất này được tiếp tục chuyển hóa và liên hợp. EE trải qua liên hợp trước khi xâm nhập vào tuần hoàn chung cả ở niêm mạc ruột non và gan. Trong nước tiểu, thuốc chủ yếu được tìm thấy dạng liên hợp glucuronic, trong mật và huyết tương chủ yếu dưới dạng sulphat.
Thải trừ: Thời gian bán thải trung bình trong huyết tương của EE là khoảng 12-14 giờ. EE được bài tiết qua thận và phân với tỷ lệ 2:3. EE dạng sulphat được bài tiết qua mật sau khi bị thủy phân bởi hệ vi khuẩn của ruột, tiếp theo là tuần hoàn gan ruột.
Dữ liệu an toàn tiền lâm sàng
Độc tính cấp của estrogen thấp. Tính đến sự khác biệt giữa động vật thí nghiệm và mối tương quan trên người, các kết quả nghiên cứu trên động vật với estrogen chỉ cho các giá trị dự đoán hạn chế trên người. Ethinylestradiol, một estrogen tổng hợp thường được sử dụng trong các thuốc tránh thai đường uống gây chết bào thai trên động vật thí nghiệm thậm chí ở liều tương đối thấp; bất thường đường niệu sinh dục và nữ hóa bào thai nam đã được quan sát thấy. Các tác dụng này được coi là đặc hiệu cho loài.
Chlormadinon acetat gây chết bào thai trên thỏ, chuột cống và chuột nhắt. Hơn nữa, tác dụng gây quái thai đã được quan sát thấy ở liều gây độc với bào thai trên thỏ và ở mức liều thấp nhất thử nghiệm trên chuột nhắt (1 mg/kg/ngày). Ý nghĩa của kết quả này đối với việc dùng thuốc trên người là chưa rõ ràng.
Dữ liệu tiền lâm sàng từ các nghiên cứu thông thường về độc tính mạn, độc tính di truyền và khả năng gây ung thư cho thấy thuốc không gây nguy cơ đặc biệt trên người ngoại trừ những vấn đề đã được mô tả trong các mục khác của tờ tóm tắt các đặc tính của thuốc.
Chỉ định/Công dụngThuốc nội tiết tố dùng tránh thai.
Khi sử dụng Belara nên cân nhắc các yếu tố nguy cơ hiện có ở từng phụ nữ, đặc biệt là nguy cơ huyết khối tĩnh mạch (VTE) và so sánh nguy cơ huyết khối tĩnh mạch khi dùng Belara với nguy cơ của các thuốc nội tiết tố dùng tránh thai dạng kết hợp khác (xem mục Chống chỉ định và Cảnh báo).
Liều lượng & Cách dùngLiều dùng
Phải dùng thuốc hàng ngày vào cùng một thời điểm (tốt nhất vào buổi tối) trong 21 ngày liên tiếp, sau đó nghỉ 7 ngày không dùng thuốc; kinh nguyệt thường xuất hiện 2 đến 4 ngày sau khi dùng viên thuốc cuối cùng. Sau 7 ngày nghỉ dùng thuốc, tiếp tục dùng vỉ Belara tiếp theo cho dù vẫn còn hay đã hết kinh nguyệt.
Nên gỡ viên thuốc khỏi vỉ thuốc và nuốt nguyên viên thuốc, nếu cần với một ít nước.
Dùng thuốc hàng ngày theo hướng mũi tên.
Bắt đầu dùng viên nén bao phim
Trước đó không dùng các thuốc nội tiết tố dùng tránh thai (trong chu kỳ kinh nguyệt cuối): Nên uống viên thuốc đầu tiên vào ngày 1 của chu kỳ kinh nguyệt, ví dụ ngày đầu tiên của chu kỳ kinh nguyệt tiếp theo. Nếu dùng thuốc vào ngày đầu tiên của chu kỳ kinh nguyệt, tác dụng tránh thai bắt đầu xuất hiện vào ngày đầu tiên uống thuốc và tiếp tục duy trì trong cả 7 ngày nghỉ dùng thuốc.
Cũng có thể dùng viên thuốc vào ngày thứ 2 đến ngày thứ 5 của chu kỳ kinh nguyệt cho dù có còn kinh nguyệt hay không. Trong trường hợp này, cần dùng thêm biện pháp tránh thai cơ học trong 7 ngày đầu dùng thuốc.
Nếu chu kỳ kinh nguyệt đã bắt đầu hơn 5 ngày trước đó, người phụ nữ nên được hướng dẫn đợi đến chu kỳ kinh nguyệt tiếp theo mới bắt đầu dùng Belara.
Chuyển đổi từ thuốc nội tiết tố dùng tránh thai khác sang dùng Belara:
+ Chuyển đổi từ một thuốc nội tiết tố dùng tránh thai dạng kết hợp khác: Người phụ nữ nên bắt đầu dùng Belara vào ngày tiếp theo sau khoảng thời gian không dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp khác hoặc sau khoảng thời gian dùng viên nén giả dược.
+ Chuyển đổi từ thuốc tránh thai chỉ chứa progestogen ("POP"): Nên dùng viên nén bao phim Belara đầu tiên sau ngày ngừng dùng viên tránh thai chỉ chứa progestogen. Nên dùng thêm phương pháp tránh thai cơ học trong 7 ngày đầu tiên dùng thuốc.
+ Chuyển đổi từ thuốc nội tiết tố dùng tránh thai dạng tiêm hoặc cấy dưới da: Có thể bắt đầu dùng Belara vào ngày gỡ bỏ miếng cấy dưới da hoặc hoặc vào ngày tiêm thuốc dự kiến. Nên dùng bổ sung thêm biện pháp tránh thai cơ học trong vòng 7 ngày đầu dùng thuốc.
Sau sảy thai hoặc phá thai trong ba tháng đầu của thai kỳ: Có thể bắt đầu dùng Belara ngay lập tức sau khi sảy thai hoặc phá thai trong ba tháng đầu của thai kỳ. Trong trường hợp này không cần thiết phải dùng biện pháp tránh thai bổ sung.
Sau sinh con hoặc sau sảy thai hoặc phá thai trong ba tháng giữa của thai kỳ: Sau khi sinh con 21-28 ngày, phụ nữ không cho con bú có thể bắt đầu dùng thuốc. Trong trường hợp này, không cần thiết phải dùng biện pháp tránh thai cơ học bổ sung.
Nếu bắt đầu dùng thuốc nhiều hơn 28 ngày sau khi sinh, cần thiết sử dụng biện pháp tránh thai cơ học bổ sung trong vòng 7 ngày đầu dùng thuốc.
Nếu người phụ nữ đã có quan hệ tình dục, cần loại trừ khả năng mang thai hoặc phải đợi đến chu kỳ kinh nguyệt tiếp theo trước khi bắt đầu dùng thuốc.
Cho con bú (xem mục Sử dụng ở phụ nữ mang thai và cho con bú): Phụ nữ đang cho con bú không nên dùng Belara. Sau khi ngừng dùng Belara: Sau khi ngừng dùng Belara, chu kỳ kinh nguyệt có thể kéo dài khoảng 1 tuần.
Dùng thuốc không thường xuyên:
Nếu người dùng quên không uống một viên thuốc nhưng đã uống lại trong vòng 12 giờ thì không cần thiết phải sử dụng các biện pháp tránh thai khác. Người dùng nên tiếp tục dùng thuốc như bình thường.
Nếu quá 12 giờ mới dùng lại thuốc, tác dụng tránh thai có thể giảm. Kiểm soát việc dùng thiếu thuốc được hướng dẫn theo 2 nguyên tắc sau:
1. Không được ngừng thuốc quá 7 ngày
2. Yêu cầu 7 ngày dùng thuốc liên tục để đạt được tác dụng ức chế hoàn toàn trục vùng dưới đồi - tuyến yên - buồng trứng.
Nên uống lại ngay viên thuốc cuối cùng bị quên, thậm chí trường hợp này có thể dẫn đến phải uống hai viên cùng một lúc. Các viên thuốc khác nên được dùng như thường lệ. Các biện pháp tránh thai cơ học bổ sung khác như dùng bao cao su cũng được sử dụng trong 7 ngày tiếp theo. Khả năng có thai có thể xảy ra nếu quên thuốc trong tuần thứ nhất của chu kỳ và giao hợp diễn ra trong vòng 7 ngày trước khi quên thuốc (bao gồm cả khoảng thời gian nghỉ dùng thuốc). Nguy cơ có thai cao hơn nếu số lượng thuốc bị quên nhiều hơn và gần với khoảng nghỉ dùng thuốc thông thường.
Nếu vỉ thuốc đang dùng còn ít hơn 7 viên nén, nên bắt đầu dùng vỉ Belara tiếp theo sớm nhất ngay khi hết vỉ thuốc đang dùng, không nên để cách giữa các vỉ thuốc. Kinh nguyệt bình thường có thể sẽ không xuất hiện cho đến khi vỉ thuốc thứ hai được sử dụng; tuy nhiên, thỉnh thoảng xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh có thể xuất hiện trong quá trình dùng thuốc. Nếu kinh nguyệt không xuất hiện sau khi dùng vỉ thuốc thứ hai, nên thực hiện các test thử thai.
Hướng dẫn trong trường hợp nôn hoặc tiêu chảy: Nếu nôn xuất hiện trong vòng 4 giờ sau khi dùng thuốc hoặc tiêu chảy nặng tiến triển, thuốc có thể không được hấp thu hoàn toàn và tác dụng tránh thai tin cậy không còn được đảm bảo. Trong trường hợp này, nên thực hiện theo chỉ dẫn trong mục “dùng thuốc không thường xuyên” (xem ở trên). Nên tiếp tục dùng Belara.
Làm thế nào để trì hoãn kinh nguyệt: Để làm chậm kinh nguyệt, người phụ nữ nên tiếp tục dùng ngay vỉ Belara khác, bỏ qua giai đoạn nghỉ dùng thuốc. Trường hợp này có thể kéo dài như mong muốn cho đến khi kết thúc vỉ thuốc thứ hai. Trong thời kỳ kéo dài này người phụ nữ có thể gặp xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh. Dùng Belara lại như bình thường sau 7 ngày nghỉ dùng thuốc.
Để dời kinh nguyệt sang một ngày khác trong tuần so với chu kỳ thường có, người phụ nữ có thể được tư vấn rút ngắn lại khoảng thời gian nghỉ dùng thuốc sắp tới với số ngày như mong muốn. Khoảng thời gian càng ngắn, nguy cơ không có kinh nguyệt càng cao và người phụ nữ sẽ gặp xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh trong khi dùng vỉ thuốc tiếp theo (giống như khi trì hoãn một thời gian).
Cảnh báoCẢNH BÁO
Hút thuốc làm tăng nguy cơ tác dụng phụ nghiêm trọng trên tim mạch của các thuốc nội tiết tố dùng tránh thai dạng kết hợp. Nguy cơ này tăng theo tuổi và lượng thuốc lá tiêu thụ và thể hiện rõ ở phụ nữ trên 35 tuổi. Phụ nữ trên 35 tuổi có hút thuốc nên sử dụng các biện pháp tránh thai khác.
Sử dụng các thuốc nội tiết tố dùng tránh thai dạng kết hợp có liên quan với tăng nguy cơ các bệnh nghiêm trọng khác như nhồi máu cơ tim, huyết khối, đột quỵ hoặc khối u ở gan. Các yếu tố nguy cơ khác như tăng huyết áp, tăng lipid máu, béo phì và đái tháo đường làm tăng rõ rệt nguy cơ mắc bệnh và tỷ lệ tử vong.
Nếu có một trong các bệnh hoặc yếu tố nguy cơ dưới đây, nên thảo luận với người phụ nữ về tính phù hợp của Belara trước khi dùng.
Nếu các căn bệnh hoặc các yếu tố nguy cơ này tăng nặng hoặc xuất hiện lần đầu trong quá trình dùng thuốc, người dùng nên tham khảo ý kiến bác sĩ xem có nên ngừng thuốc hay không.
Huyết khối thuyên tắc mạch và các bệnh lý mạch máu khác: Các kết quả nghiên cứu dịch tễ học cho thấy có mối liên quan giữa việc dùng thuốc nội tiết tố dùng tránh thai và tăng nguy cơ huyết khối thuyên tắc tĩnh mạch hoặc động mạch như nhồi máu cơ tim, đột quỵ, huyết khối tĩnh mạch sâu và nghẽn mạch phổi. Hiếm gặp các biến cố này. Rất hiếm khi huyết khối được báo cáo trên người dùng nội tiết tố dùng tránh thai dạng kết hợp ở những mạch máu khác, ví dụ: động mạch và tĩnh mạch gan, mạch mạc treo ruột, mạch thận, mạch máu võng mạc.
Nguy cơ huyết khối tĩnh mạch (VTE)
Việc sử dụng các thuốc nội tiết tố dùng tránh thai dạng kết hợp làm tăng nguy cơ huyết khối tĩnh mạch (VTE) so với không sử dụng. Các thuốc có chứa levonorgestrel, norgestimat hoặc norethisteron có nguy cơ bị huyết khối tĩnh mạch thấp nhất. Hiện chưa biết nguy cơ huyết khối tĩnh mạch của Belara so với các thuốc tránh thai có nguy cơ thấp hơn này là như thế nào. Quyết định sử dụng bất kỳ thuốc tránh thai khác những loại thuốc có nguy cơ huyết khối tĩnh mạch thấp nhất chỉ nên đưa ra sau khi đã thảo luận với người dùng thuốc để đảm bảo họ hiểu nguy cơ huyết khối tĩnh mạch của các thuốc nội tiết tố dùng tránh thai dạng kết hợp, ảnh hưởng của các yếu tố nguy cơ mà người dùng hiện đang có lên nguy cơ này và rằng nguy cơ huyết khối tĩnh mạch là cao nhất trong năm đầu tiên sử dụng. Đã có một số bằng chứng cho thấy nguy cơ tăng lên khi thuốc nội tiết tố dùng tránh thai dạng kết hợp được bắt đầu dùng lại sau khi ngừng dùng 4 tuần hoặc lâu hơn.
Ở phụ nữ không dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp và không mang thai, khoảng 2/10.000 người sẽ bị huyết khối tĩnh mạch trong thời gian một năm. Tuy nhiên, bất kỳ phụ nữ nào cũng có thể có nguy cơ cao hơn tùy thuộc vào họ có các yếu tố nguy cơ sẵn có hay không (xem phía dưới).
Nghiên cứu dịch tễ học ở phụ nữ dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp liều thấp (chứa <50 μg ethinylestradiol) cho thấy cứ 10.000 phụ nữ thì có khoảng 6-12 người sẽ bị huyết khối tĩnh mạch trong một năm.
Trong 10.000 phụ nữ dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa levonorgestrel, khoảng 6* người sẽ bị huyết khối tĩnh mạch trong một năm.
Chưa biết nguy cơ của thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa chlormadinon so với nguy cơ của thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa levonorgestrel như thế nào.
Số ca huyết khối tĩnh mạch mỗi năm khi dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp liều thấp là ít hơn so với số ca có thể gặp khi mang thai hoặc trong khoảng thời gian sau sinh.
Huyết khối tĩnh mạch có thể gây tử vong với tỉ lệ 1-2%.
*Điểm giữa trong khoảng 5-7/10.000 phụ nữ/năm, dựa trên nguy cơ tương đối của thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa levonorgestrel so với không sử dụng xấp xỉ khoảng 2,3 đến 3,6.
Các yếu tố nguy cơ gây huyết khối tĩnh mạch
Nguy cơ các biến chứng huyết khối tĩnh mạch ở người dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp có thể tăng cao nếu người đó có các yếu tố nguy cơ kèm theo, đặc biệt là khi có nhiều yếu tố nguy cơ cùng lúc (xem bảng 2).
Chống chỉ định dùng Belara nếu người phụ nữ có nhiều yếu tố nguy cơ, làm tăng nguy cơ huyết khối tĩnh mạch (xem mục Chống chỉ định). Nếu có nhiều hơn một yếu tố nguy cơ, có thể sẽ tăng nguy cơ nhiều hơn là tổng cộng của các yếu tố nguy cơ đơn lẻ - trong trường hợp này cần xem xét nguy cơ huyết khối tĩnh mạch tổng thể. Nếu nguy cơ của việc dùng thuốc cao hơn lợi ích đem lại thì không nên dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp (xem mục Chống chỉ định) - xem Bảng 2.
Vẫn chưa có sự thống nhất về việc liệu có sự liên quan giữa viêm tắc tĩnh mạch nông và giãn tĩnh mạch với nguyên nhân hoặc sự tiến triển của thuyên tắc huyết khối tĩnh mạch hay không.
Phải lưu ý nguy cơ huyết khối tăng ở phụ nữ mang thai, và đặc biệt là trong giai đoạn 6 tuần sau khi sinh (thông tin về việc dùng thuốc trong thời kỳ mang thai và cho con bú, xin xem mục Sử dụng ở phụ nữ mang thai và cho con bú).
Các triệu chứng của VTE (huyết khối tĩnh mạch sâu và nghẽn mạch phổi)
Nếu có biểu hiện các triệu chứng sau, người phụ nữ cần được chăm sóc y tế ngay và thông báo cho bác sỹ nếu đang dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp.
Các triệu chứng của huyết khối tĩnh mạch sâu (DVT) có thể bao gồm:
- Sưng một bên chân và/hoặc bàn chân hoặc dọc theo tĩnh mạch ở chân;
- Đau hoặc căng cứng ở chân chỉ có thể cảm nhận khi đứng hoặc đi bộ;
- Chân bị ảnh hưởng có cảm giác ấm hơn, da chân trở nên đỏ hoặc đổi màu.
Các triệu chứng của nghẽn mạch phổi (PE) có thể bao gồm:
- Đột ngột khởi phát thở ngắn không rõ nguyên nhân hoặc thở gấp;
- Đột ngột ho, có thể kèm ho ra máu;
- Đau buốt ở ngực;
- Chóng mặt, choáng váng nặng;
- Nhịp tim nhanh hoặc bất thường.
Một vài trong số các triệu chứng này (ví dụ: “hơi thở ngắn”, “ho”) có thể không đặc hiệu và có thể bị hiểu sai thành những biểu hiện thông thường hoặc không nghiêm trọng (ví dụ: nhiễm khuẩn đường hô hấp).
Các dấu hiệu khác về tắc nghẽn mạch có thể bao gồm: đau đột ngột, chi bị sưng và chuyển sang màu xanh nhạt.
Nếu bị nghẽn mạch ở mắt, triệu chứng có thể thay đổi từ nhìn mờ không đau, sau đó có thể tiến triển thành mù. Đôi khi có thể bị mù ngay lập tức.
Nguy cơ của huyết khối động mạch (ATE)
Các nghiên cứu dịch tễ học cho thấy có mối liên quan giữa việc dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp với việc tăng nguy cơ huyết khối động mạch (nhồi máu cơ tim) hoặc với tai biến mạch máu não (ví dụ: cơn thiếu máu cục bộ thoáng qua, đột quỵ). Các biến cố huyết khối động mạch có thể gây tử vong.
Các yếu tố nguy cơ bị huyết khối động mạch
Nguy cơ biến chứng huyết khối động mạch hoặc tai biến mạch máu não ở người dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp tăng lên ở những phụ nữ có yếu tố nguy cơ (xem bảng 3). Chống chỉ định dùng Belara nếu có một yếu tố nguy cơ nghiêm trọng hoặc có nhiều yếu tố nguy cơ bị huyết khối động mạch vì điều này gây nguy cơ cao bị huyết khối động mạch (xem mục Chống chỉ định).
Nếu người phụ nữ có nhiều hơn một yếu tố nguy cơ, nguy cơ huyết khối động mạch sẽ có khả năng tăng cao hơn tổng của các yếu tố riêng lẻ - trong trường hợp này cần phải xem xét nguy cơ tổng thể của người đó.
Nếu nguy cơ của việc dùng thuốc cao hơn lợi ích đem lại thì không nên dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp (xem mục Chống chỉ định) - xem Bảng 3.
Các triệu chứng của huyết khối động mạch
Nếu có biểu hiện các triệu chứng sau, người phụ nữ cần được chăm sóc y tế ngay và thông báo cho bác sỹ nếu đang dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp.
Những triệu chứng của tai biến mạch máu não có thể bao gồm:
- Đột ngột tê hoặc yếu cơ ở mặt, cánh tay hoặc chân, đặc biệt là ở cùng một bên của cơ thể;
- Đột ngột đi lại khó khăn, chóng mặt, mất khả năng giữ thăng bằng hoặc phối hợp động tác;
- Đột ngột bị lú lẫn, nói hoặc hiểu khó;
- Đột ngột nhìn khó ở một hoặc cả hai mắt;
- Đau đầu đột ngột, đau đầu nặng hoặc kéo dài mà không rõ nguyên nhân;
- Mất nhận thức hoặc bị ngất có hoặc không có động kinh.
Các triệu chứng tạm thời có thể báo trước cơn thiếu máu cục bộ thoáng qua (TIA).
Các triệu chứng của nhồi máu cơ tim (MI) có thể bao gồm:
- Đau, khó chịu, cảm giác bị chèn ép, tức ngực, cảm giác căng tức ở cánh tay hoặc dưới xương ức;
- Khó chịu lan tỏa ở lưng, hàm, họng, cánh tay và bụng;
- Cảm giác no đầy, khó tiêu, nghẹt thở;
- Toát mồ hôi, buồn nôn, nôn hoặc chóng mặt;
- Mệt mỏi, lo lắng, hơi thở ngắn;
- Nhịp tim nhanh hoặc bất thường.
Người dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp cần phải được thông báo rằng họ cần tham khảo ý kiến của bác sĩ trong trường hợp xuất hiện các triệu chứng có thể có của huyết khối. Nếu có nghi ngờ hoặc khẳng định có huyết khối, cần ngừng dùng Belara.
Các khối u
Một vài nghiên cứu dịch tễ học cho thấy sử dụng dài ngày các thuốc nội tiết tố dùng tránh thai là yếu tố nguy cơ cho sự phát triển ung thư cổ tử cung trên phụ nữ bị nhiễm HPV (human papilloma virus). Tuy nhiên, vẫn còn những tranh cãi về mức độ các kết quả này bị ảnh hưởng bởi các yếu tố gây nhiễu khác (như sự khác biệt về số lượng bạn tình hoặc sử dụng các biện pháp tránh thai cơ học) (xem thêm mục “Khám lâm sàng”).
Một phân tích gộp từ 54 nghiên cứu dịch tễ học đã được báo cáo cho thấy có sự tăng nhẹ nguy cơ tương đối (RR=1,24) mắc ung thư vú được chẩn đoán trên phụ nữ đang sử dụng các thuốc nội tiết tố dùng tránh thai dạng kết hợp. Nguy cơ này dần mất đi trong khoảng 10 năm sau khi ngừng dùng thuốc.
Các nghiên cứu này không cung cấp bằng chứng về mối quan hệ nhân quả. Mô hình quan sát có nguy cơ gia tăng có thể do ung thư vú được chẩn đoán sớm hơn trên người dùng thuốc nội tiết tố dùng tránh thai kết hợp, tác dụng sinh học của các thuốc này hoặc kết hợp cả 2 nguyên nhân. Trong các trường hợp lành tính hiếm gặp và trong trường hợp thậm chí ít hơn đã ghi nhận được các khối u ác tính tại gan trong quá trình sử dụng các thuốc nội tiết tố dùng tránh thai. Trong trường hợp đau bụng dữ dội không tự khỏi, phải xem xét đến khả năng gan to hoặc các dấu hiệu xuất huyết ổ bụng liên quan đến khả năng có khối u tại gan.Trong trường hợp này, nên ngừng sử dụng Belara.
Các bệnh lý khác
Nhiều phụ nữ dùng các thuốc nội tiết tố dùng tránh thai có hiện tượng tăng nhẹ huyết áp; tuy nhiên, tăng huyết áp có ý nghĩa lâm sàng hiếm khi xảy ra. Mối liên quan giữa việc dùng các thuốc tránh thai đường uống và các biểu hiện tăng huyết áp trên lâm sàng chưa được khẳng định. Nếu có hiện tượng tăng huyết áp có ý nghĩa lâm sàng trong quá trình dùng Belara, nên ngừng dùng thuốc và điều trị tăng huyết áp. Có thể tiếp tục dùng Belara ngay khi huyết áp trở về bình thường khi điều trị tăng huyết áp.
Trên phụ nữ có tiền sử mắc herpes sinh dục, bệnh có thể tái phát trong quá trình dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp. Trên phụ nữ có tiền sử tăng triglycerid máu hoặc có tiền sử gia đình bị tăng triglycerid máu, nguy cơ viêm tụy tăng trong quá trình dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp. Rối loạn chức năng gan cấp tính hoặc mạn tính có thể cần ngừng dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp cho đến khi chức năng gan trở về bình thường. Nếu có tái phát vàng da ứ mật đã xuất hiện trong thời kỳ mang thai hoặc khi sử dụng các hormon sinh dục trước đây, cần ngừng dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp.
Các thuốc nội tiết tố dùng tránh thai dạng kết hợp có thể ảnh hưởng đến sự đề kháng insulin ngoại vi hoặc khả năng dung nạp glucose. Do đó, bệnh nhân đái tháo đường nên được theo dõi chặt khi dùng các thuốc nội tiết tố dùng tránh thai.
Ít khi xảy ra nám da, đặc biệt trên phụ nữ có tiền sử nám da trong thời kỳ mang thai. Phụ nữ có khả năng bị nám da nên tránh tiếp xúc với ánh nắng mặt trời và tia tử ngoại trong quá trình dùng các thuốc nội tiết tố dùng tránh thai. Bệnh nhân mắc các bệnh di truyền hiếm gặp như không dung nạp galactose, thiếu hụt men Lapp lactase hoặc kém hấp thu glucose-galactose không nên dùng thuốc này.
THẬN TRỌNG
Sử dụng estrogen hoặc kết hợp estrogen/progestogen có thể có ảnh hưởng xấu trên một số bệnh và/hoặc tình trạng. Giám sát y tế đặc biệt cần thiết trong trường hợp:
- động kinh;
- xơ cứng bì rải rác;
- uốn ván;
- đau nửa đầu (xem thêm mục Chống chỉ định);
- hen phế quản;
- suy tim hoặc suy thận;
- múa giật nhẹ;
- đái tháo đường (xem mục Chống chỉ định);
- các bệnh lý về gan (xem mục Chống chỉ định);
- rối loạn lipoprotein máu (xem mục Chống chỉ định);
- các bệnh tự miễn (bao gồm lupus ban đỏ hệ thống);
- béo phì;
- tăng huyết áp (xem mục Chống chỉ định);
- lạc nội mạc tử cung;
- giãn tĩnh mạch;
- viêm tĩnh mạch (xem mục Chống chỉ định);
- rối loạn đông máu (xem mục Chống chỉ định);
- bệnh tuyến vú;
- u cơ tử cung;
- herpes sinh dục;
- trầm cảm (xem mục Chống chỉ định);
- viêm ruột mạn tính (bệnh Crohn, viêm loét đại tràng - xem mục Tác dụng ngoại ý).
Khám lâm sàng/tư vấn
Trước khi bắt đầu dùng hoặc bắt đầu dùng lại Belara, phải xem xét toàn bộ tiền sử bệnh của người phụ nữ (bao gồm cả tiền sử của gia đình) và loại trừ khả năng mang thai. Phải đo huyết áp và thăm khám lâm sàng theo như hướng dẫn ở phần chống chỉ định (xem mục Chống chỉ định) và phần cảnh báo (xem mục Cảnh báo). Nên lặp lại các kiểm tra này hàng năm trong quá trình dùng Belara. Khám lâm sàng thường xuyên cũng cần thiết do các chống chỉ định (như các cơn thiếu máu cục bộ thoáng qua) hoặc các yếu tố nguy cơ (như tiền sử gia đình có huyết khối động mạch hoặc tĩnh mạch) có thể xuất hiện trong thời gian đầu dùng các thuốc nội tiết tố dùng tránh thai. Khám lâm sàng nên bao gồm cả đo huyết áp, kiểm tra ngực, bụng, cơ quan sinh dục bên trong và bên ngoài và các xét nghiệm cần thiết.
Điều quan trọng là lưu ý cho người phụ nữ các thông tin về huyết khối động mạch hoặc tĩnh mạch, bao gồm nguy cơ của Belara so với các thuốc nội tiết tố dùng tránh thai kết hợp khác, các triệu chứng của huyết khối động tĩnh mạch và động mạch, các yếu tố nguy cơ đã biết và những việc cần làm khi nghi ngờ có huyết khối.
Người phụ nữ phải được thông báo để đọc kỹ tờ hướng dẫn sử dụng và tuân thủ những chỉ dẫn trong đó. Tần suất và nội dung của việc thăm khám nên dựa trên các hướng dẫn thực hành và áp dụng trên từng phụ nữ.
Người phụ nữ phải được thông báo rằng việc dùng các thuốc tránh thai đường uống, bao gồm Belara, không bảo vệ chống lây nhiễm HIV (AIDS) hoặc các bệnh lây truyền qua đường tình dục khác.
Hiệu quả kém
Quên thuốc (xem mục “dùng thuốc không thường xuyên”), nôn hoặc các rối loạn đường tiêu hóa bao gồm tiêu chảy, dùng đồng thời dài ngày với một số thuốc (xem mục Tương tác) hoặc các trường hợp rối loạn chuyển hóa rất hiếm gặp có thể làm giảm hiệu quả tránh thai của thuốc.
Ảnh hưởng đến việc kiểm soát chu kỳ
Xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh
Tất cả các thuốc nội tiết tố dùng tránh thai có thể gây chảy máu âm đạo bất thường (xuất huyết lấm tấm hoặc xuất huyết ngoài chu kỳ kinh) đặc biệt trong một vài chu kỳ đầu khi dùng thuốc. Do đó, chỉ nên khám chu kỳ bất thường sau khi đã điều chỉnh giai đoạn khoảng 3 chu kỳ. Nếu trong quá trình dùng Belara vẫn có xuất huyết ngoài chu kỳ kinh dai dẳng hoặc xảy ra khi chu kỳ trước đó bình thường, nên thăm khám để loại trừ có thai hoặc rối loạn cơ quan. Sau khi loại trừ khả năng có thai và rối loạn cơ quan, có thể tiếp tục dùng Belara hoặc chuyển sang hình thức tránh thai khác.
Ra máu giữa chu kỳ có thể là dấu hiệu giảm hiệu quả thuốc tránh thai (xem mục “dùng thuốc không thường xuyên”, “Hướng dẫn trong trường hợp có nôn” và mục Tương tác).
Không xuất hiện kinh nguyệt
Sau 21 ngày dùng thuốc kinh nguyệt thường xuất hiện. Đôi khi và đặc biệt trong một vài tháng đầu dùng thuốc, kinh nguyệt có thể không xuất hiện. Tuy nhiên, hiện tượng này không phải là một dấu hiệu giảm tác dụng của thuốc tránh thai. Nếu kinh nguyệt không xuất hiện sau một chu kỳ trong đó thuốc được dùng thường xuyên, giai đoạn nghỉ thuốc 7 ngày không kéo dài hơn, không có thuốc nào được dùng cùng và không có hiện tượng nôn hoặc tiêu chảy, người dùng không có khả năng thụ thai và vẫn có thể tiếp tục dùng Belara. Nếu Belara không được dùng theo chỉ dẫn trước khi kinh nguyệt không xuất hiện lần đầu tiên hoặc kinh nguyệt không xuất hiện trong 2 chu kỳ liên tiếp, phải loại trừ khả năng mang thai trước khi tiếp tục dùng thuốc.
Không nên dùng các thuốc có chứa cỏ thánh John (Hypericum perforatum) cùng với Belara (xem mục Tương tác).
Ảnh hưởng trên khả năng lái xe và vận hành máy móc
Chưa biết các thuốc nội tiết tố dùng tránh thai dạng kết hợp có ảnh hưởng trên khả năng lái xe và vận hành máy móc hay không.
Quá LiềuKhông có thông tin về độc tính nghiêm trọng của thuốc trong trường hợp dùng quá liều. Các triệu chứng dưới đây có thể xuất hiện: buồn nôn, nôn và đặc biệt trên các cô gái trẻ, có thể chảy máu âm đạo nhẹ. Không có thuốc giải độc, điều trị trong trường hợp này là điều trị triệu chứng. Theo dõi cân bằng nước, điện giải và chức năng gan có thể cần thiết trong rất ít trường hợp.
Chống chỉ địnhKhông được dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp trong các trường hợp dưới đây. Nên ngừng dùng Belara ngay lập tức nếu một trong các biến cố dưới đây xuất hiện trong quá trình dùng thuốc:
• Đái tháo đường mất kiểm soát;
• Tăng huyết áp không được kiểm soát hoặc huyết áp tăng cao (huyết áp thường xuyên trên 140/90mmHg);
• Đang bị hoặc có nguy cơ huyết khối tĩnh mạch (VTE)
+ Huyết khối tĩnh mạch - đang bị huyết khối tĩnh mạch (đang dùng thuốc chống đông máu) hoặc có tiền sử huyết khối tĩnh mạch (như huyết khối tĩnh mạch sâu [DVT] hoặc nghẽn mạch phổi [PE])
+ Huyết khối tĩnh mạch do di truyền hoặc mắc phải như kích hoạt đề kháng protein C (Activated protein C resistance - APC-resistance), (bao gồm yếu tố V Leiden), thiếu hụt yếu tố kháng thrombin III, thiếu hụt protein C, thiếu hụt protein S.
+ Đại phẫu có thời gian bất động kéo dài (xem mục Cảnh báo).
+ Nguy cơ cao huyết khối tĩnh mạch do có nhiều yếu tố nguy cơ (xem mục Cảnh báo).
• Đang bị hoặc có nguy cơ huyết khối động mạch (ATE)
+ Huyết khối động mạch - đang bị huyết khối động mạch, tiền sử huyết khối động mạch (ví dụ: nhồi máu cơ tim) hoặc các dấu hiệu báo trước (ví dụ: đau thắt ngực)
+ Bệnh mạch máu não - đang bị đột quỵ, có tiền sử đột quỵ hoặc có dấu hiệu báo trước (ví dụ: cơn thiếu máu cục bộ thoáng qua (TIA))
+ Huyết khối động mạch do di truyền hoặc mắc phải như tăng homocystein máu và kháng thể kháng phospholipid (đang dùng kháng thể kháng cardiolipin, thuốc chống đông lupus)
+ Tiền sử đau nửa đầu với các triệu chứng thần kinh khu trú
+ Nguy cơ cao huyết khối động mạch do có nhiều yếu tố nguy cơ (xem mục Cảnh báo) hoặc khi có một trong các yếu tố nguy cơ nghiêm trọng như:
· Đái tháo đường có các triệu chứng trên mạch máu
· Tăng huyết áp nặng
· Rối loạn lipoprotein máu nặng.
• Viêm gan, vàng da, rối loạn chức năng gan cho đến khi chức năng gan trở về bình thường;
• Ngứa toàn thân, ứ mật, đặc biệt trong lần mang thai hoặc điều trị bằng estrogen trước đó;
• Hội chứng Dubin-Johnson, hội chứng Rotor, rối loạn tiết mật;
• Có tiền sử hoặc đang có khối u ở gan;
• Đau dữ dội vùng thượng vị, phì đại gan hoặc có các triệu chứng xuất huyết ổ bụng (xem mục Tác dụng ngoại ý);
• Xuất hiện lần đầu tiên hoặc tái phát cơn rối loạn chuyển hóa porphyrin (cả ba thể, đặc biệt là rối loạn chuyển hóa porphyrin mắc phải);
• Đang có hoặc có tiền sử có khối u ác tính nhạy cảm với hormon như ung thư vú hoặc ung thư tử cung;
• Rối loạn chuyển hóa lipid nặng;
• Viêm tụy hoặc có tiền sử viêm tụy, nếu có kết hợp với tăng triglycerid máu;
• Các triệu chứng đầu tiên của đau nửa đầu hoặc tăng tần suất xuất hiện cơn đau đầu dữ dội;
• Tiền sử đau nửa đầu với các triệu chứng thần kinh khu trú ("migraine accompagnée");
• Rối loạn cảm thụ cấp như rối loạn thị giác hoặc thính giác;
• Rối loạn vận động (đặc biệt là liệt);
• Tăng số cơn động kinh;
• Trầm cảm nặng;
• Xốp xơ tai thoái hóa trong những lần mang thai trước đó;
• Vô kinh không rõ nguyên nhân;
• Tăng sản nội mạc tử cung;
• Chảy máu bộ phận sinh dục không rõ nguyên nhân;
• Mẫn cảm với hoạt chất hoặc bất cứ thành phần nào của thuốc.
Chống chỉ định nếu có một yếu tố nguy cơ nghiêm trọng hoặc nhiều yếu tố nguy cơ huyết khối tĩnh mạch hoặc động mạch (xem mục Cảnh báo).
Sử dụng ở phụ nữ có thai và cho con búThời kỳ mang thai: Belara không được khuyến cáo sử dụng trong thời kỳ mang thai. Trước khi sử dụng thuốc, phải loại trừ khả năng có thai. Nếu trong quá trình dùng Belara phát hiện thấy có thai, phải ngừng thuốc ngay lập tức. Các nghiên cứu dịch tễ học mở rộng không cho thấy các bằng chứng lâm sàng về khả năng gây quái thai hoặc độc tính trên thai nhi khi estrogen bị dùng trong giai đoạn có thai kết hợp với các progestogen khác với liều tương tự liều Belara. Mặc dù các thí nghiệm trên động vật đã cho thấy bằng chứng về độc tính trên khả năng sinh sản (xem mục Dữ liệu an toàn tiền lâm sàng), các dữ liệu lâm sàng trên hơn 330 phụ nữ có thai phơi nhiễm với thuốc không cho thấy bất cứ độc tính nào trên thai nhi của chlormadinon acetat. Khi bắt đầu dùng lại Belara cần lưu ý nguy cơ huyết khối tĩnh mạch tăng lên trong thời kỳ sau sinh (xem mục Liều lượng và Cách dùng và Cảnh báo).
Thời kỳ cho con bú: Việc cho con bú có thể bị ảnh hưởng bởi estrogen do thuốc có thể ảnh hưởng đến chất lượng và thành phần của sữa mẹ. Một lượng nhỏ thuốc steroid chống thụ thai và/hoặc các chất chuyển hóa của nó có thể bài tiết qua sữa mẹ và có thể ảnh hưởng đến trẻ em. Do đó, không nên sử dụng Belara trong thời kỳ cho con bú.
Tương tácTương tác của ethinylestradiol, thành phần estrogen của Belara, với các thuốc khác có thể làm tăng hoặc giảm nồng độ ethinylestradiol trong huyết thanh. Nếu cần thiết phải điều trị kéo dài bằng các thuốc này, nên sử dụng các phương pháp tránh thai không sử dụng nội tiết tố. Nồng độ ethinylestradiol trong huyết thanh giảm có thể dẫn tới tăng số lần xuất huyết ngoài chu kỳ kinh, rối loạn chu kỳ và giảm hiệu quả tránh thai của Belara. Nồng độ ethinylestradiol trong huyết thanh tăng có thể dẫn đến tăng tần suất xuất hiện và mức độ trầm trọng của các tác dụng không mong muốn.
Các thuốc/hoạt chất dưới đây có thể làm giảm nồng độ ethinylestradiol trong huyết thanh:
• tất cả các thuốc làm tăng nhu động dạ dày ruột (như metoclopramid) hoặc làm giảm hấp thu (như than hoạt);
• hoạt chất gây cảm ứng enzym microsom ở gan, như rifampicin, rifabutin, các barbiturat, các thuốc chống động kinh (như carbamazepin, phenytoin và topiramat), griseofulvin, barbexaclon, primidon, modafinil, một số thuốc ức chế protease (như ritonavir) và cỏ thánh John (thảo dược) (xem mục Cảnh báo);
• một số kháng sinh (như ampicillin, tetracyclin) trên một số phụ nữ, do tác dụng làm giảm chu trình gan ruột của các estrogen.
Khi sử dụng cùng các thuốc/hoạt chất này để điều trị trong thời gian ngắn, nên sử dụng thêm các biện pháp tránh thai cơ học cùng Belara trong quá trình điều trị và trong 7 ngày sau đó. Với các hoạt chất làm giảm nồng độ ethinylestradiol huyết thanh do gây cảm ứng enzym microsom tại gan, các biện pháp tránh thai cơ học bổ sung được sử dụng tới 28 ngày sau khi ngừng điều trị.
Nếu các thuốc dùng cùng vẫn còn sử dụng khi đã hết vỉ thuốc nội tiết tố dùng tránh thai dạng kết hợp, nên tiếp tục dùng ngay vỉ thuốc khác mà không cần nghỉ dùng thuốc.
Các thuốc/hoạt chất dưới đây có thể làm tăng nồng độ ethinylestradiol huyết thanh:
• các hoạt chất ức chế quá trình sulphat hóa ethinylestradiol tại thành ruột non như acid ascorbic hoặc paracetamol;
• atorvastatin (làm tăng 20% diện tích dưới đường cong [AUC] của ethinylestradiol);
• các hoạt chất ức chế enzym microsom gan như các thuốc kháng nấm nhóm imidazol (ví dụ fluconazol), indinavir hoặc troleandomycin.
Ethinylestradiol có thể ảnh hưởng đến quá trình chuyển hóa của các thuốc khác
• do ức chế enzym microsom gan và kết quả làm tăng nồng độ các hoạt chất trong huyết thanh như diazepam (và quá trình chuyển hóa hydroxyl hóa các benzodiazepin khác), ciclosporin, theophylin và prednisolon;
• do cảm ứng quá trình liên hợp glucuronic tại gan và hậu quả là làm giảm nồng độ huyết thanh của một số thuốc như clofibrat, paracetamol, morphin và lorazepam.
Tác dụng của insulin và các thuốc chống đái tháo đường đường uống có thể bị thay đổi do ảnh hưởng của thuốc trên khả năng dung nạp glucose (xem mục Cảnh báo).
Hiện tượng này cũng có thể gặp với các thuốc dùng gần đó.
Nên kiểm tra tờ tóm tắt các đặc tính của thuốc của các thuốc được kê đơn về khả năng tương tác với Belara.
Các xét nghiệm: Trong quá trình dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp, một số xét nghiệm có thể bị ảnh hưởng, bao gồm các xét nghiệm chức năng gan, thượng thận và tuyến giáp, nồng độ trong huyết tương của các protein mang (như SHBG, lipoprotein), các thông số chuyển hóa carbohydrat, đông máu và tiêu fibrin. Tính chất và mức độ ảnh hưởng một phần phụ thuộc vào bản chất và liều hormon sử dụng.
Tác dụng ngoại ý
a) Các nghiên cứu lâm sàng với Belara cho thấy các tác dụng phụ phổ biến nhất (>20%) là xuất huyết ngoài chu kỳ kinh, xuất huyết lấm tấm, đau đầu và khó chịu vùng ngực. Chảy máu bất thường thường giảm khi tiếp tục dùng Belara.
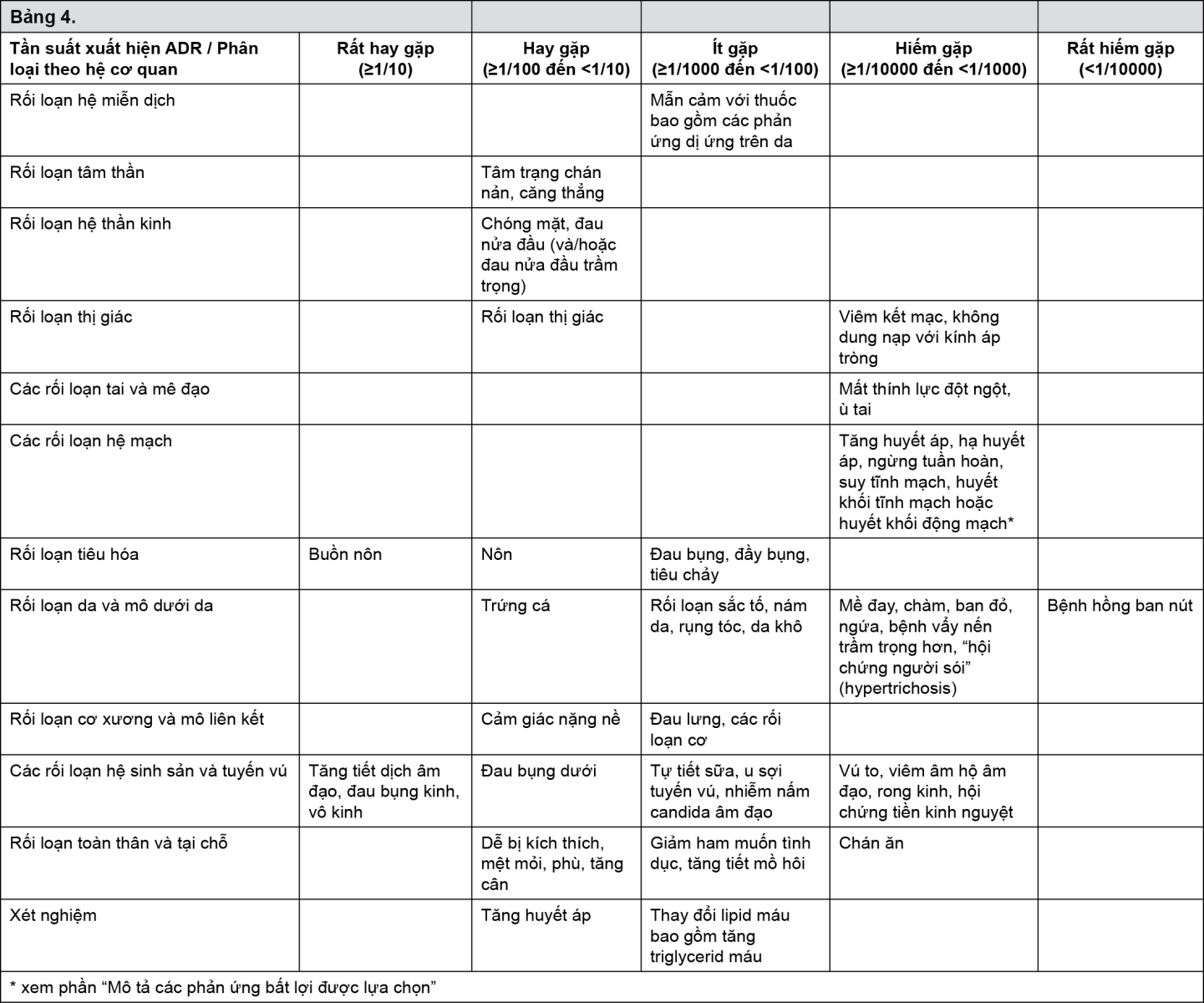
b) Các tác dụng phụ dưới đây đã được ghi nhận trong một nghiên cứu lâm sàng trên 1629 phụ nữ sau khi dùng Belara (xem Bảng 4).
Mô tả các phản ứng bất lợi được lựa chọn: Các tác dụng phụ dưới đây cũng được ghi nhận khi dùng các thuốc nội tiết tố dùng tránh thai dạng kết hợp có chứa 0,030 mg ethinylestradiol và 2 mg chlormadinon acetat:
• Tăng nguy cơ huyết khối tĩnh mạch và huyết khối động mạch, bao gồm nhồi máu cơ tim, đột quỵ, cơn thiếu máu cục bộ thoáng qua, huyết khối tĩnh mạch và nghẽn mạch phổi đã được ghi nhận ở phụ nữ dùng thuốc nội tiết tố dùng tránh thai dạng kết hợp như được nêu chi tiết ở mục Cảnh báo.
• Tăng nguy cơ các bệnh đường mật cũng đã được ghi nhận trong một số nghiên cứu sử dụng dài ngày các thuốc nội tiết tố dùng tránh thaidạng kết hợp.
• Trong các trường hợp lành tính hiếm gặp, và thậm chí hiếm gặp hơn, các khối u ác tính tại gan đã được quan sát thấy sau khi dùng các thuốc nội tiết tố dùng tránh thai, và trong một số trường hợp riêng lẻ dẫn đến xuất huyết ổ bụng đe dọa đến tính mạng (xem mục Cảnh báo).
• Làm nặng hơn bệnh viêm ruột mạn tính (bệnh Crohn, viêm loét đại tràng - xem mục Cảnh báo).
Các tác dụng phụ nghiêm trọng khác như ung thư cổ tử cung, ung thư vú xem mục Cảnh báo.
Báo cáo về các phản ứng bất lợi nghi ngờ: Báo cáo về các phản ứng bất lợi nghi ngờ sau khi được cấp phép lưu hành sản phẩm là quan trọng. Điều này cho phép tiếp tục theo dõi cán cân lợi ích và nguy cơ của sản phẩm. Cán bộ y tế cần báo cáo bất kỳ phản ứng bất lợi nghi ngờ nào qua hệ thống báo cáo quốc gia.
Bảo quản
Bảo quản nơi khô ráo, ở nhiệt độ không quá 30oC.
Phân loại ATC
G03AA15 - chlormadinone and ethinylestradiol
Trình bày/Đóng gói
Viên nén bao phim: hộp 1 vỉ x 21 viên, hộp 3 vỉ x 21 viên.
- Abacavir
- Abernil
- Abiiogran
- Acarbose
- ACC
- Acebutolol
- Acenocoumarol
- Acetate Ringer's
- Acetazolamide
- Acetylcystein
- Acetylsalicylic acid
- Aciclovir
- Acid acetylsalicylic
- Acid aminocaproic
- Acid ascorbic
- Acid boric
- Acid chenodeoxycholic
- Acid ethacrynic
- Acid folic
- Acid fusidic
- Acid iopanoic
- Acid ioxaglic
- Acid nalidixic
- Acid pantothenic
- Acid para-aminobenzoic
- Acid salicylic
- Acid tranexamic
- Acid valproic
- Acid zoledronic
- Acitretin
- Aclasta
- Aclon
- Actapulgite
- Actelsar
- Actelsar HCT
- Actemra
- Actilyse
- Acular
- Acupan
- Acuvail
- Acyclovir STADA
- Acyclovir STADA Cream
- Adalat
- Adenosin
- Adenosin Ebewe
- Adipiodon
- Advagraf
- Aerius
- Afinitor
- Agicarvir
- Agifovir-E
- Agilosart
- Agilosart-H
- Agimepzol
- Agimosarid
- Agimstan
- Agimstan-H
- Agiremid
- Agivastar
- Aibezym
- Air-X
- Alaxan
- Albendazol
- Albiomin
- Albumin
- Albumin người Grifols 20%
- Albuminar
- AlbuRx
- Albutein
- Alcuronium chloride
- Aldesleukin
- Alendronat
- Alertin
- Alfa-Lipogamma 600 Oral
- Alfuzosin hydrochlorid
- Algotra
- Alimemazin
- Alimta
- Allipem
- Allopurinol
- Allopurinol STADA
- Aloxi
- Alprazolam
- Alpha Chymotrypsin
- Alpha tocopherol
- Alphachymotrypsin Glomed
- Alphagan-P
- Aluvia
- Alzental
- Amaryl
- Ambroco
- Ambroxol
- Amcinol-Paste
- Amigold
- Amikacin
- Aminocaproic acid
- Aminoleban
- Aminoleban Oral
- Aminosteril N-Hepa
- Amiparen
- Amitriptyline
- Amiyu
- Amlodipine
- Amlor
- Amoxicillin
- Amoxicillin & clavulanate
- Ampicillin
- Amquitaz
- Anaferon for children
- Anargil
- Anaropin
- Andriol Testocaps
- Anepzil
- Anyfen
- Apaisac
- Apidra SoloStar
- Apitim 5
- Aprovel
- Aquaphil
- Arcalion
- Arcoxia
- Aricept Evess
- Arimidex
- Arnetine
- Artrodar
- A-Scabs
- Ascorbic acid
- Asperlican/Candinazol
- Aspilets EC
- Aspirin
- Asthmatin
- Atelec
- Atocib 120
- Atocib 90
- Atosiban PharmIdea
- Atozet
- Attapulgite
- Atussin
- Atropin
- Augbactam
- Augmentin Sachet
- Augmentin SR
- Augmentin Tablets
- Augmex
- Avamys
- Avastin
- Avelox Dịch truyền
- Avelox Viên nén
- Avodart
- Axcel Cefaclor-125 Suspension
- Axcel Cetirizine Syrup
- Axcel Chlorpheniramine
- Axcel Dexchlorpheniramine
- Axcel Dicyclomine-S Syrup
- Axcel Diphenhydramine Paediatric Syrup
- Axcel Erythromycin ES
- Axcel Eviline
- Axcel Fungicort Cream
- Axcel Fusidic acid Cream
- Axcel Fusidic acid-B Cream
- Axcel Hydrocortisone Cream
- Axcel Lignocaine 2% Sterile Gel
- Axcel Loratadine
- Axcel Miconazole Cream
- Axcel Paracetamol
- Axcel Urea Cream
- Axitan
- Azenmarol
- Azicine
- Aziphar
- Azithromycin