Ung thư gan
Các yếu tố nguy cơ của ung thư gan
Các phương pháp chẩn đoán ung thư gan
Các phương pháp điều trị ung thư gan
Dinh dưỡng cho người bệnh ung thư gan
-----------------------------------------
Tổng quan về ung thư gan
Ung thư gan là một căn bệnh đe dọa tính mạng và là một trong những loại ung thư phát triển nhanh nhất ở Hoa Kỳ. Tại Việt Nam, ung thư gan là loại ung thư phổ biến nhất theo số liệu năm 2020 của Tổ chức Ung thư toàn cầu GLOBOCAN. Có hai loại ung thư gan: Ung thư gan nguyên phát và ung thư gan thứ phát.
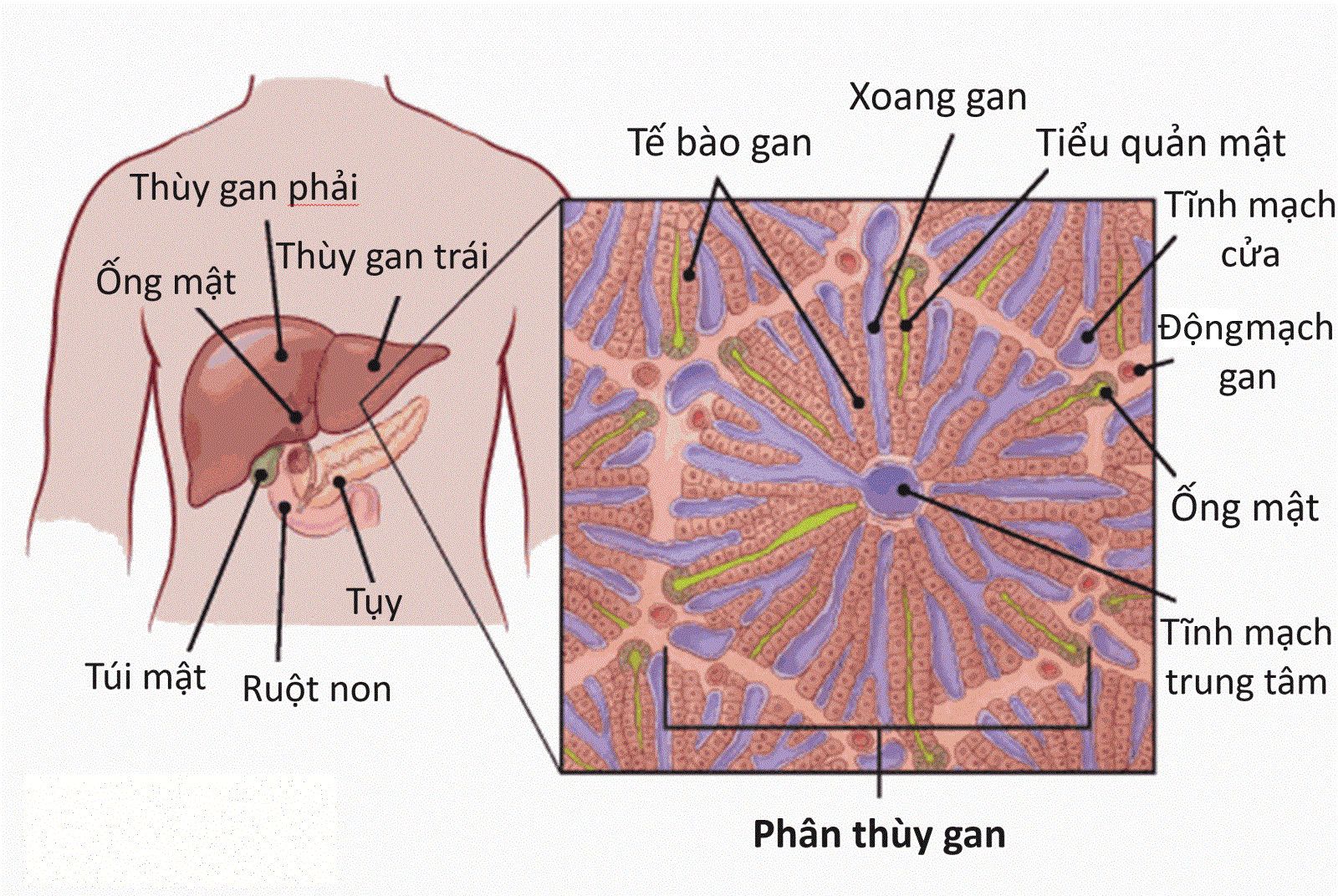
Ảnh minh họa vị trí của gan trong cơ thể và cấu trúc mô gan. Nguồn: cancer.org
Ung thư gan nguyên phát là khối u ác tính khởi phát đầu tiên tại gan. Có nhiều loại ung thư gan nguyên phát:
- Ung thư biểu mô tế bào gan: Là loại ung thư gan nguyên phát phổ biến nhất, chiếm khoảng 75-80% tổng số trường hợp ung thư gan nguyên phát. Loại ung thư này khởi ngườn từ các tế bào gan.
- Ung thư đường mật trong gan: Là loại ung thư bắt nguồn từ các tế bào lót trong lòng ống mật. Ống mật là ống nối gan với túi mật và ruột non. Loại ung thư này chiếm khoảng 10% đến 20% tổng số trường hợp ung thư gan nguyên phát.
- U mạch máu gan ác tính (Sarcome mạch máu): Loại ung thư này hiếm gặp, chiếm khoảng 1% tổng số trường hợp ung thư gan nguyên phát. Ung thư loại này bắt đầu trong lớp tế bào lót trong lòng mạch máu tại gan. Sarcome mạch máu cũng có thể khởi phát ở những mạch máu của các cơ quan khác ngoài gan.
- U nguyên bào gan: Đây là loại ung thư gan rất hiếm gặp, thường xãy ra ở trẻ sơ sinh và trẻ nhỏ dưới 3 tuổi.
Ung thư thứ phát ở gan là ung thư bắt đầu ở một cơ quan khác trong cơ thể nhưng đã di căn đến gan. Ung thư di căn đến gan phổ biến hơn ung thư nguyên phát tại gan. Ung thư thứ phát được đặt tên theo vị trí của cơ quan ban đầu nơi ung thư khởi phát, ví dụ như ung thư đại tràng (ruột già) kết hợp với ung thư gan thứ phát, hay còn được gọi là ung thư đại tràng di căn gan.
Dấu hiệu và triệu chứng ung thư gan
Thông thường, bệnh nhân không có triệu chứng khi ung thư ở giai đoạn sớm. Nhưng khi ung thư tiến triển thì các triệu chứng nhiều khả năng sẽ xuất hiện.
Các triệu chứng có thể bao gồm:
- Yếu và mệt mỏi
- Sụt cân không rõ nguyên nhân
- Chán ăn
- Buồn nôn, nôn
- Đau bụng
- Chướng bụng do tích tụ dịch trong ổ bụng (còn gọi là cổ trướng)
- Vàng da và vàng mắt
- Sưng phù ở chân hoặc tay
- Phân bạc màu
- Ngứa
Nguyên nhân gây ung thư gan
Ung thư gan xảy ra khi các tế bào gan có DNA bị biến đổi bất thường, hay còn gọi là đột biến. Đột biến DNA làm cho tế bào phát triển ngoài tầm kiểm soát và hình thành khối u tế bào ác tính, đó chính là khối ung thư.
Có những bệnh lý được xác định rõ là nguyên nhân gây ung thư gan, ví dụ viêm gan siêu vi mạn tính. Nhưng nhiều khi ung thư gan xảy ra ở những người không có bệnh lý tiềm ẩn và cũng không rõ nguyên nhân.
Các yếu tố nguy cơ của ung thư gan
Các yếu tố làm tăng nguy cơ ung thư gan nguyên phát bao gồm:
- Viêm gan mạn tính như viêm gan siêu vi B, viêm gan siêu vi C: Nhiễm virus viêm gan B (HBV) hoặc virus viêm gan C (HCV) mạn tính làm tăng nguy cơ ung thư gan.
- Xơ gan: Tình trạng xơ hóa mô gan tiến triển và không thể đảo ngược làm tăng nguy cơ ung thư gan.
- Một số bệnh gan di truyền: Các bệnh về gan có thể làm tăng nguy cơ ung thư gan như bệnh huyết sắc tố gây ứ sắt, quá tải sắt tại gan (hemochromatosis) và bệnh Wilson.
- Bệnh đái tháo đường (tiểu đường): Những bệnh nhân tiểu đường bị rối loạn chuyển hóa đường huyết có nguy cơ mắc ung thư gan cao hơn những người không mắc bệnh tiểu đường.
- Béo phì, đặc biệt là béo bụng, cũng làm tăng nguy cơ ung thư biểu mô tế bào gan. Cơ chế có thể liên quan đến việc sản xuất các chất adipokine trong mô mỡ như leptin, adiponectin và resistin. Nồng độ leptin trong huyết thanh tăng cao ở bệnh nhân ung thư biểu mô tế bào gan, điều này cho thấy vai trò liên quan của adipokine đối với ung thư biểu mô tế bào gan ở người béo phì.
- Bệnh gan nhiễm mỡ không do rượu: Chất béo tích tụ trong gan làm tăng nguy cơ ung thư gan.
- Tiếp xúc với aflatoxin: Đây là chất độc do nấm mốc có tên là Aspergillus sinh ra trong thực phẩm được bảo quản kém. Aflatoxin có thể tìm thấy trong các sản phẩm như ngô, lúa mì, đậu phộng, gạo, vừng, hạt hướng dương, và nhiều loại gia vị. Sự hiện diện của aflatoxin trong những thực phẩm này có thể là do nhiễm nấm Aspergillus trong quá trình sinh trưởng của cây trồng hoặc do vận chuyển hay bảo quản không đúng cách khi chúng tiếp xúc với điều kiện khí hậu nóng và ẩm. Ngay cả động vật được nuôi bằng thực phẩm bị nhiễm aflatoxin cũng có thể truyền độc chất vào trứng và các sản phẩm từ sữa.
- Nghiện bia rượu: Uống rượu hàng ngày nhiều hơn mức trung bình kéo dài trong nhiều năm có thể gây tổn thương gan không phục hồi và làm tăng nguy cơ ung thư gan.
Phương pháp chẩn đoán ung thư gan
Bác sĩ có thể nghi ngờ ung thư gan nếu phát hiện các dấu hiệu và triệu chứng khi khám sức khỏe. Có thể bác sĩ sẽ yêu cầu làm thêm các xét nghiệm:
- Xét nghiệm chức năng gan: như xét nghiệm men gan, bilirubin, và các chất khác để kiểm tra chức năng gan, xem gan có khỏe mạnh hay bị suy giảm chức năng do tổn thương hay không.
- Xét nghiệm chức năng đông máu: Gan có chức năng tạo protein giúp cho quá trình đông máu. Khi gan bị tổn thương sẽ làm giảm nồng độ các protein này và làm tăng nguy cơ chảy máu.
- Xét nghiệm dấu ấn ung thư:
- Alfa-fetoprotein (AFP). AFP trong máu có thể tăng ở 70% bệnh nhân ung thư gan. Nồng độ AFP cũng có thể bình thường trong bệnh ung thư gan. Nghi ngờ ung thư gan khi AFP tăng cao trong máu. Tuy nhiên AFP cũng có thể tăng cao trong bệnh lý xơ gan và viêm gan mạn tính hoạt động. Các xét nghiệm khác như des-gamma-carboxy protrombin có thể tăng ở hầu hết bệnh nhân ung thư gan.
- Kháng nguyên carbohydrate (CA) 19-9. CA 19-9 là một loại protein được sản xuất quá mức bởi các tế bào ung thư đường mật. Nghi ngờ ung thư đường mật khi CA 19-9 tăng cao trong máu. Tuy nhiên, Tuy nhiên, nồng độ CA 19-9 tăng cao trong máu cũng có thể do các bệnh lý đường mật khác như viêm nhiễm và tắc nghẽn đường mật.
- Siêu âm bụng: Cung cấp hình ảnh về cấu trúc mô mềm trong cơ thể. Bác sĩ sẽ dùng siêu âm để tìm kiếm khối u gan.
- Chụp cắt lớp vi tính (CT scan): Là kỹ thuật đặc biệt, sử dụng tia X để chụp ảnh cắt lớp chi tiết về gan, cung cấp thông tin về kích thước và vị trí khối u gan.
- Chụp hình ảnh cộng hưởng từ (MRI): Kỹ thuật này cho hình ảnh rất rõ của các cơ quan bên trong cơ thể, đặc biệt là mô gan cần khảo sát.
- Chụp động mạch: Để kiểm tra các mạch máu trong gan. Bệnh nhân sẽ được tiêm thuốc tương phản vào động mạch để bác sĩ có thể theo dõi và đánh giá cấu trúc cũng như hoạt động của mạch máu trong gan.
- Sinh thiết gan: Lấy mẫu mô gan tổn thương nghi ngờ ung thư, sau đó gửi bác sĩ giải phẫu bệnh để phân tích xem có phải là ung thư hay không. Sinh thiết là xét nghiệm đáng tin nhất để chẩn đoán xác định ung thư gan. Nguy cơ của sinh thiết gan là nhiễm trùng, chảy máu hoặc phát tán tế bào ung thư theo đường kim sinh thiết (nghĩa là các tế bào ung thư bám vào kim dùng để sinh thiết và bị phát tán sang các vùng khác khi kim chạm vào). Nếu sinh thiết gan không kết luận được thì nên lặp lại chẩn đoán hình ảnh sau khoảng thời gian từ 3 đến 6 tháng.
Ngoài ra, bác sĩ có thể cho làm thêm các xét nghiệm khác nếu nghi ngờ loại ung thư đường mật trong gan, như:
- Nội soi mật tụy ngược dòng (ERCP): Dùng ống nội soi và ống thông (catheter) luồn vào đường miệng, xuống ruột non rồi vào đường mật để kiểm tra bất thường bên trong đường mật.
- Chụp đường mật xuyên gan qua da (PTC): Thay vì dùng ống nội soi và ống thông trong nội soi mật tụy ngược dòng, bác sĩ sẽ dùng kim đâm kim trực tiếp vào gan và ống mật để bơm thuốc tương phản, rồi dung tia X đề chụp đường mật. Kỹ thuật này thường chỉ dành cho những bệnh nhân không thể thực hiện nội soi mật tụy ngược dòng.
Các giai đoạn ung thư gan
Các chuyên gia y tế thường dùng Tiêu chuẩn Ung thư gan của Phòng khám Barcelona (BCLC) để xác định giai đoạn ung thư biểu mô tế bào gan. Tiêu chuẩn này bao gồm các 3 tiêu chí:
1. Số lượng và kích thước của khối u trong gan
2. Tổng trạng sức khỏe và khả năng vận động của bệnh nhân (PS - Performance status): Có 5 mức độ PS:
- PS 0 – hoàn toàn năng động, ít nhiều giống như trước khi bị bệnh
- PS 1 – không thể thực hiện công việc nặng nhọc nhưng có thể làm bất cứ điều gì khác
- PS 2 – đã thức dậy ra khỏi giường được hơn nửa ngày, có thể tự chăm sóc bản thân nhưng không thể làm việc
- PS 3 – nằm trên giường hoặc trên ghế hơn nửa ngày và cần giúp đỡ để chăm sóc bản thân
- PS 4 – luôn ở trên giường hoặc trên ghế và cần được chăm sóc hoàn toàn
3. Chức năng gan: Các chuyên gia y tế sử dụng hệ thống tính điểm Child-Pugh để đánh giá chức năng gan. Child-Pugh có 5 tiêu chí:
- Nồng độ bilirubin trong máu
- Nồng độ albumin trong máu (albumin là một loại protein do gan tạo ra)
- Thời gian máu đông (thời gian protrombin)
- Có dịch trong ổ bụng (cổ trướng)
- Bệnh gan ảnh hưởng đến não (bệnh não do gan)
Mỗi tiêu chí được cho điểm tương ứng. Dựa trên tổng số điểm thu được, chức năng gan theo Child-Pugh được chia thành 1 trong 3 loại:
- Loại A: Chức năng gan bình thường
- Loại B: Gan bị tổn thương từ nhẹ đến trung bình
- Loại C: Gan bị tổn thương nghiêm trọng, khi đó bệnh nhân có thể đã quá yếu để điều trị ung thư.
Dựa theo 3 tiêu chí được mô tả chi tiết ở trên, ung thư gan được chia thành 5 giai đoạn:
- Giai đoạn 0 (Giai đoạn rất sớm): Khối u nhỏ hơn 2cm, không có xâm lấn mạch máu hay di căn. Bệnh nhân cảm thấy khỏe (PS 0) và chức năng gan bình thường (Child-Pugh A).
- Giai đoạn A (Giai đoạn sớm): Có một khối u với kích thước <5cm hoặc có tới 3 khối u đều nhỏ hơn 3cm. Bệnh nhân cảm thấy khỏe và năng động (PS 0), chức năng gan còn tốt (Child-Pugh A hoặc B).
- Giai đoạn B (Giai đoạn trung gian): Bệnh nhân chưa có triệu chứng và gan có thể có nhiều khối u, nhưng chỉ giới hạn trong nhu mô gan, bệnh nhân cảm thấy khỏe (PS 0) và chức năng gan còn tốt (Child-Pugh A hoặc B).
- Giai đoạn C (Giai đoạn tiến xa): Bệnh nhân có triệu chứng, ung thư đã xâm lấn vào mạch máu, hạch bạch huyết hoặc các cơ quan khác trong cơ thể, hoặc bệnh nhân cảm thấy không khỏe và ít hoạt động hơn (PS 1 hoặc 2). Chức năng gan vẫn còn tốt. (Child-Pugh A hoặc B).
- Giai đoạn D (Giai đoạn cuối): Tiên lượng xấu. Gan bị tổn thương nặng (Child-Pugh C), hoặc bệnh nhân không khỏe và cần được giúp đỡ để chăm sóc bản thân (PS 3 hoặc 4).
Ung thư gan giai đoạn rất sớm (0) và sớm (A) có khả năng được trị khỏi bằng các phương pháp phẫu thuật cắt bỏ gan, ghép gan hoặc cắt đốt tại chỗ khối u.
Các phương pháp điều trị ung thư gan
Liệu pháp điều trị tùy thuộc vào mức độ xâm lấn hay di căn của ung thư và sức khỏe của chính lá gan. Hiện có một số phương pháp điều trị ung thư gan:
1. Phẫu thuật cắt gan: Phẫu thuật cắt bỏ phần gan mang khối u là phương pháp điều trị triệt để và an toàn ngay cả đối với người bệnh bị xơ gan. Một số yếu tố cần được cân nhắc và đánh giá trước khi tiến hành phương pháp này gồm: liệu khối u này có cắt được không, thể tích phần gan còn lại có đủ không, có phù hợp với người bệnh không, chức năng gan hiện tại như thế nào.
Phẫu thuật cắt gan thường được chỉ định cho những bệnh nhân có một khối u gan, chức năng gan còn tốt và không có tăng áp lực tĩnh mạch cửa. Các biến chứng do phẫu thuật bao gồm chảy máu (có thể nghiêm trọng), nhiễm trùng, viêm phổi hoặc tác dụng phụ của gây mê.
2. Ghép gan: Đây là phương pháp điều trị triệt để bệnh bằng cách thay thế gan bệnh bằng gan khỏe và giải quyết được bệnh lý gan nền. Gan ghép có được từ những người hiến tạng, người thân trong gia đình. Ghép gan chủ yếu dành cho những trường hợp khối u không quá 5cm, hoặc không quá 3 u và mỗi u không quá 3cm, những khối u chưa xâm lấn mạch máu và chưa di căn xa. Phẫu thuật ghép gan có thể có những biến chứng tương tự như phẫu thuật cắt gan. Ngoài ra, còn có các biến chứng liên quan thuốc chống thải ghép, nhiễm trùng do ức chế hệ thống miễn dịch, tăng huyết áp, cholesterol cao, tiểu đường, suy thận, và mọc nhiều lông trên cơ thể...
3. Đốt u hoặc hủy u qua da: Đây là một thủ thuật có thể tiêu diệt các tế bào ung thư gan mà không cần phẫu thuật. Bác sĩ có thể tiêu diệt tế bào ung thư bằng cách sử dụng sóng cao tần, nhiệt, tia laser hoặc tiêm rượu hay axit đặc biệt trực tiếp vào khối ung thư. Kỹ thuật này cũng có thể được sử dụng trong chăm sóc giảm nhẹ khi ung thư không thể cắt bỏ được.
4. Nút mạch: Đây là thủ thuật tạo nút làm tắc mạch máu nuôi ung thư. Khi khối u không nhận được oxy và chất dinh dưỡng cần thiết, nó sẽ không thể tiếp tục phát triển. Phương pháp này thường được sử dụng cho những bệnh nhân có khối u vẫn còn giới hạn trong gan nhưng không thể phẫu thuật cắt bỏ hoặc không thể đốt u hoặc hủy u qua da.
Có 2 phương pháp nút mạch phổ biến:
- Nút mạch hóa trị qua động mạch (TACE: Trans-arterial chemoembolism):
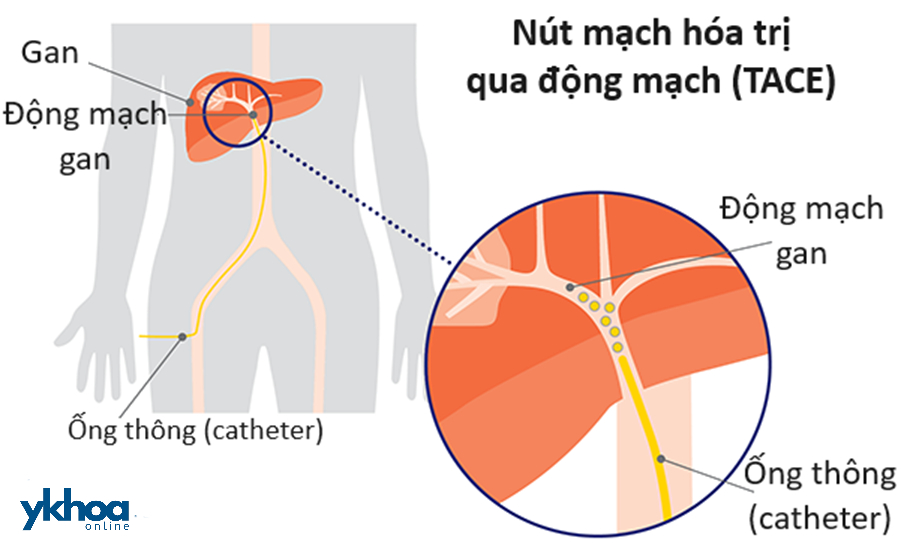
Thủ thuật TACE (Nút mạch hóa trị qua động mạch) trong điều trị ung thư gan. Nguồn: cancercouncil.com.au
Mục đích của phương pháp này là cắt nguồn cung cấp máu cho khối u và tiêu diệt tế bào ung thư bằng hóa trị. Đây là phương pháp phổ biến trong điều trị ung thư gan. Thủ thuật bao gồm các bước:
- Bệnh nhân sẽ được gây tê hoặc tiêm thuốc an thần
- Dưới sự hướng dẫn bằng hình ảnh từ máy chụp động mạch số hóa xóa nền (DSA), bác sĩ sẽ luồn một ống thông (catheter) vào động mạch đùi, hướng lên trên rồi vào động mạch gan và nhánh động mạch nuôi khối u gan. Bác sĩ sẽ bơm hạt cầu có tẩm hóa chất vào mạch máu nuôi khối u để nút tắc mạch máu này. Các tế bào khối u bị tiêu diệt do bị cắt nguồn máu nuôi và do tác động của thuốc hóa trị được bơm vào. Hóa trị thường được sử dụng đơn lẻ hay phối hợp trong phương pháp này là doxorubicin, cisplatin.
- Sau thủ thuật, bệnh nhân phải nằm trong vòng 4 giờ. Đôi khi cần nằm viện vài ngày.
- Bác sĩ sẽ yêu cầu chụp CT hoặc MRI sau thủ thuật từ 4-12 tuần để theo dõi hiệu quả của phương pháp điều trị này.
Bệnh nhân thường bị sốt vào ngày hôm sau, sau khi làm thủ thuật TACE, nhưng tình trạng này thường qua nhanh. Ngoài ra, bệnh nhân có thể bị buồn nôn, nôn hoặc cảm thấy đau nhức. Những tình trạng này có thể được kiểm soát bằng thuốc. Một số người có thể cảm thấy mệt mỏi hoặc có các triệu chứng giống cúm trong tối đa một tuần sau khi thực hiện thủ thuật.
- Nút mạch qua động mạch (TAE: Transarterial embolism): Phương pháp này tương tự như Nút mạch hóa trị qua động mạch (TACE), chỉ khác là không có bơm hóa chất để diệt tế bào ung thư.
5. Xạ trị:
- Xạ trị ngoài: Sử dụng các tia năng lượng cao bên ngoài cơ thể, chiếu tia xạ hướng vào khối u để tiêu diệt tế bào ung thư. Tế bào gan bình thường cũng rất nhạy cảm với tia xạ. Các biến chứng của xạ trị bao gồm kích ứng da gần nơi điều trị, mệt mỏi, buồn nôn và nôn.
- Xạ trị trong chọn lọc (SIRT: Selective Internal Radiation Therapy): Đôi khi còn được gọi là Nút mạch xạ trị qua động mạch (TARE: Transarterial radioembolism). Các hạt vi cầu phóng xạ Ytrium-90 được bơm vào động mạch nuôi khối u gan, sau đó đi vào các nhánh động mạch nhỏ khắp trong khối u gây tắc mạch máu nuôi u và tiêu diệt các tế bào ung thư. Bác sĩ sẽ cần nhắc lựa chọn xạ trị trong chọn lọc với những người bệnh không còn khả năng phẫu thuật, chống chỉ định phẫu thuật, tổng trạng người bệnh tốt, chức năng gan còn bù và chưa từng xạ trị vào gan trước đó.
6. Hóa trị:
- Hóa trị toàn thân: Sử dụng thuốc tiêu diệt tế bào ung thư. Thuốc có thể được dùng bằng đường uống hoặc tiêm. Bệnh nhân có thể có nhiều tác dụng phụ do hóa trị, tùy thuộc vào loại thuốc được sử dụng và phản ứng của bệnh nhân. Các biến chứng của hóa trị bao gồm mệt mỏi, bầm tím da, rụng tóc, buồn nôn và nôn, sưng chân, tiêu chảy và lở miệng. Những tác dụng phụ này thường là tạm thời.
- Hóa trị khu trú: Ngoài hóa trị toàn thân truyền thống, còn có phương pháp Truyền hóa chất qua động mạch gan. Đây là phương pháp sử dụng buồng truyền và dây dẫn đặt chọn lọc vào động mạch gan sau khi đã nút tắc các nhánh mạch của động mạch gan cấp máu cho các cơ quan khác. Phương pháp này giúp hóa chất chỉ khu trú tại gan nên giảm các tác dụng phụ hơn so với hóa trị toàn thân. Bác sĩ chỉ định phương pháp hóa trị này cho người bệnh ung thư biểu mô tế bào gan giai đoạn tiến xa có xâm lấn tĩnh mạch cửa.
7. Điều trị toàn thân: Tại Việt Nam, phần lớn các bệnh nhân ung thư gan đến điều trị thường quá chỉ định phẫu thuật, khi đó có những phương pháp điều trị mới giúp kéo dài sự sống, giảm nhẹ triệu chứng, cải thiện chất lượng cuộc sống cho người bệnh. Những phương pháp điều trị toàn thân này dành cho những người bệnh giai đoạn tiến xa hoặc giai đoạn muộn tức là ung thư đã xâm lấn mạch máu lớn hoặc di căn xa. Hoặc bệnh nhân ở giai đoạn trung gian nhưng thất bại hay không phù hợp với phương pháp can thiệp tại chỗ như trường hợp ung thư gan đa ổ. Các phương pháp toàn thân bao gồm:
- Liệu pháp nhắm trúng đích: được sử dụng cho ung thư biểu mô tế bào gan tiến triển, không còn chỉ định phẫu thuật như sorafenib, lenvatinib, regorafenib... Đây là các thuốc đích đường uống có cơ chế ngăn chặn các đường dẫn tín hiệu gây phát triển khối u trong các tế bào ung thư, từ đó ngăn chặn tế bào ung thư phát triển, phân chia và di căn.
- Sorafenib là thuốc ra đời sớm nhất và được coi là điều trị bước một chuẩn cho các trường hợp ung thư biểu mô tế bào gan tiến triển.
- Lenvatinib cũng được khuyến cáo là điều trị bước một cho các bệnh nhân ung thư biểu mô tế bào gan tiến triển.
- Regorafenib được chấp thuận là thuốc điều trị bước hai cho ung thư biểu mô tế bào gan khi đã thất bại với sorafenib.
- Liệu pháp miễn dịch: Phương pháp này giúp kích hoạt hệ thống miễn dịch của cơ thể để nhận biết tế bào ung thư và tiêu diệt chúng. Pembrolizumab là các thuốc ức chế chốt kiểm soát miễn dịch cho thấy có thể cải thiện thời gian sống còn ở bệnh nhân ung thư biểu mô tế bào gan sau khi thất bại điều trị với các thuốc nhắm trúng đích như sorafenib, lenvatinib... Một số nghiên cứu cho thấy việc kết hợp bevacizumab và atezolizumab cho hiệu quả trong việc cải thiện thời gian sống thêm không bệnh của người bệnh ung thư biểu mô tế bào gan giai đoạn muộn hoặc tái phát.
- Kháng sinh mạch máu: Thuốc giúp thoái triển mạch máu hiện hữu của khối u. Ức chế sự phát triển mạch máu mới, chống thấm các mạch máu còn sống sót.
8. Điều trị hỗ trợ, nâng đỡ: Ngoài các phương pháp điều trị trên, cần phải điều trị hỗ trợ như điều trị bệnh lý gan nền, nâng đỡ chức năng gan, hỗ trợ dinh dưỡng để nâng tổng trạng, hay điều trị những bệnh lý đi kèm.
Điều trị ung thư biểu mô tế bào gan là sự phối hợp nhiều phương pháp điều trị, nhiều chuyên khoa tùy thuộc giai đoạn bệnh, chức năng gan, tình trạng sức khỏe của người bệnh để đạt hiệu quả điều trị tối ưu nhất.
Theo dõi sau khi điều trị ung thư gan
Bệnh nhân mắc bệnh gan mãn tính nên tránh uống rượu và bất kỳ loại thuốc nào có thể gây hại cho gan. Bệnh nhân được ghép gan sẽ phải dùng thuốc chống thải ghép trong suốt quãng đời còn lại để ngăn cơ thể đào thải lá gan mới.
Sau khi điều trị, tùy thuộc vào phương pháp điều trị, hiệu quả điều trị, thời gian bệnh ổn định hay tiến triển mà được bác sĩ hẹn lịch tái khám mỗi tháng, mỗi hai tháng hau mỗi ba tháng. Mỗi lần tái khám, người bệnh sẽ được đánh giá về lâm sàng, các xét nghiệm cận lâm sàng và hình ảnh học để đánh giá kết quả điều trị, theo dõi diễn tiến bệnh và phát hiện tái phát hay không. Do đó người bệnh cần đến theo dõi định kỳ theo lịch của bác sĩ.
Phòng ngừa ung thư gan
1. Giảm nguy cơ xơ gan
Xơ gan là tình trạng xơ hóa và tạo sẹo ở gan và làm tăng nguy cơ ung thư gan. Nguy cơ mắc bệnh xơ gan có thể giảm đi nếu uống rượu bia có chừng mực. Đối với phụ nữ, không uống quá một ly mỗi ngày. Đối với nam giới, không quá hai ly mỗi ngày.
2. Tiêm vắc xin ngừa viêm gan B
Nguy cơ mắc bệnh viêm gan siêu vi B giảm đi bằng cách tiêm vắc xin phòng viêm gan B. Hầu hết mọi người đều có thể tiêm vắc-xin này, kể cả trẻ sơ sinh, người lớn tuổi và những người có suy giảm hệ miễn dịch.
3. Các biện pháp phòng ngừa viêm gan C
Không có vắc xin phòng bệnh viêm gan siêu vi C, nhưng nguy cơ mắc bệnh này có thể giảm đi nhờ các biện pháp sau:
- Biết tình trạng sức khỏe của bạn tình. Đừng quan hệ tình dục không an toàn trừ khi bạn chắc chắn rằng bạn tình của mình không bị nhiễm siêu vi viêm gan B (HBV), siêu vi viêm gan C (HCV) hoặc các bệnh lây truyền qua đường tình dục nào. Nếu không biết rõ, hãy sử dụng bao cao su mỗi khi quan hệ tình dục.
- Không sử dụng thuốc tiêm tĩnh mạch (IV), nhưng nếu cần phải tiêm thì hãy sử dụng kim tiêm mới, không sử dụng chung kim tiêm. Như vậy sẽ giúp giảm nguy cơ nhiễm HCV.
- Tìm những cơ sở cung cấp dịch vụ an toàn, vệ sinh khi muốn xỏ khuyên hoặc xăm hình. Kim không được khử trùng đúng cách có thể lây lan virus viêm gan C (HCV). Trước khi xỏ khuyên hoặc xăm hình, hãy kiểm tra các cơ sở cung cấp dịch vụ và hỏi nhân viên về các biện pháp đảm bảo an toàn. Nếu nhân viên tại những cơ sở này từ chối trả lời hoặc không nghiêm túc đối với câu hỏi của bạn, hãy xem đây là dấu hiệu cho thấy cơ sở đó không phù hợp, không an toàn.
4. Điều trị viêm gan siêu vi B hoặc siêu vi C
Hiện có các phương pháp điều trị viêm gan B và viêm gan C. Nghiên cứu cho thấy điều trị 2 loại viêm gan siêu vi này có thể làm giảm nguy cơ ung thư gan.
Sàng lọc ung thư gan
Nhìn chung, việc sàng lọc ung thư gan chưa được chứng minh là có thể giúp giảm nguy cơ tử vong do ung thư gan và thường không được khuyến khích. Tuy nhiên, ở những người có yếu tố nguy cơ ung thư gan có thể cân nhắc thăm khám & sàng lọc, ví dụ như những người có:
- Viêm gan siêu vi B
- Viêm gan siêu vi C
- Xơ gan
Hãy nêu những thắc mắc và khi có thể thì nên thảo luận với bác sĩ về những ưu và nhược điểm của việc sàng lọc tìm ung thư gan để quyết định xem sàng lọc có phù hợp với mình hay không. Tần suất và các loại xét nghiệm sàng lọc tùy vào bệnh lý hiện tại hay nguy cơ ung thư gan của từng cá nhân.
Dinh dưỡng cho người bệnh ung thư gan
Do ung thư biểu mô tế bào gan chiếm đại đa số trong ung thư gan nên các thông tin khuyến nghị về dinh dưỡng sau đây chỉ dành cho loại ung thư biểu mô tế bào gan.
- Axit béo không bão hòa đa (PUFAs) omega -3: Nghiều nghiên cứu cho thấy ăn cá giàu omega -3 hoặc bổ sung omega-3 dường như có tác dụng bảo vệ ngăn chặn sự phát triển của ung thư biểu mô tế bào gan, ngay cả ở những người bị nhiễm virus viêm gan B (HBV) và/hoặc virus viêm gan C (HCV). Axit béo có thể có tác dụng chống ung thư nhờ khả năng làm chết tế bào theo chương trình, điều hòa chu kỳ tế bào và kiểm soát việc sản xuất eicosanoids, chất có vai trò quan trọng trong phản ứng viêm và điều hòa hoạt động miễn dịch.
- Polyphenol: Chất này được tìm thấy chủ yếu trong trái cây và rau quả tươi có thể làm giảm nguy cơ mắc ung thư biểu mô tế bào gan. Cà phê cũng có chứa polyphenol và vai trò bảo vệ của cà phê đối với các bệnh về gan đã được ghi nhận rõ ràng. Cà phê có nhiều hợp chất gồm chất chống oxy hóa, chất kháng đột biến... có thể có liên quan đến khả năng làm giảm nguy cơ mắc bệnh ung thư biểu mô tế bào gan.
- Chất xơ: Chế độ ăn có hàm lượng chất xơ cao có thể làm giảm nguy cơ mắc ung thư biểu mô tế bào gan nhờ nhiều cơ chế như giảm thèm ăn và giảm năng lượng nạp vào, duy trì cân nặng cơ thể, tác dụng có lợi đối với đường huyết sau ăn, gắn kết với axit mật và ức chế sự chuyển đổi của chúng thành axit mật thứ cấp...
Bệnh nhân ung thư gan cần được đánh giá tình trạng dinh dưỡng kỹ lưỡng và được điều trị, tư vấn dinh dưỡng bởi chuyên gia dinh dưỡng. Liệu pháp dinh dưỡng thường là cá nhân hóa, nghĩa là dựa vào nhiều yếu như: có hay không bệnh lý gan nền (ví dụ xơ gan), giai đoạn của bệnh gan nền, giai đoạn của ung thư gan, tình trạng và mức độ suy dinh dưỡng... của từng bệnh nhân. Ngoài ra còn phải xem xét các phương pháp điều trị như phẫu thuật, xạ trị... mà bệnh nhân phải trãi qua để tính toán nhu cầu tổng năng lượng và dưỡng chất cần thiết.
Nhu cầu năng lượng và nhu cầu protein tăng lên khi bệnh tiến triển. Các khuyến nghị chung của Hiệp hội Dinh dưỡng Lâm sàng và Chuyển hóa Châu Âu đối với bệnh gan và bệnh nhân ung thư khuyến nghị như sau:
Tổng năng lượng: cần cung cấp ít nhất là 30 - 40 kcal/kg/ngày cho bệnh nhân ở các giai đoạn từ sớm đến tiến xa và lên tới 45 kcal/kg/ngày ở giai đoạn cuối. VD bệnh nhân ung thư gan giai đoạn cuối, nặng 50Kg thì cần cung cấp tổng năng lượng mỗi ngày là: 45 x 50=2250 Kcal
Chất đạm (Protein): Cần cung cấp 1,2-1,5g/kg/ngày.
Bột đường (Carbohydrate): Cần cung cấp bột đường, chiếm 45% -60% tổng năng lượng hàng ngày và phải có > 30 g chất xơ.
Chất béo (Lipid): Sau khi lượng protein và carbohydrate đã được tính toán, phần còn lại của tổng năng lượng sẽ được cung cấp bởi chất béo, cần đặc biệt chú ý đến nhu cầu về axit béo không bão hòa đa (PUFAs) như omega-3.
Để cải thiện tình trạng thu nạp năng lượng và dưỡng chất, bệnh nhân nên ăn nhiều bữa. Nếu năng lượng nạp bằng đường miệng không đủ thì nên nuôi ăn bằng ống thông dạ dày, đặc biệt là khi bệnh nhân đang chờ ghép gan.
Axit amin chuỗi nhánh (BCAA): Nên bổ sung axit amin chuỗi nhánh như leucine, isoleucine và valine vì chúng được nghiên cứu nhiều nhất trong ung thư biểu mô tế bào gan và đã cho thấy có lợi ích trong tất cả các giai đoạn của bệnh, chủ yếu ở giai đoạn từ rất sớm (giai đoạn 0) đến tiến xa (giai đoạn C) như bảo tồn chức năng gan, tăng hiệu quả điều trị, giảm tái phát sớm sau phẫu thuật cắt gan. Do đó, axit amin chuỗi nhánh được khuyến khích sử dụng sớm để giúp cải thiện kết quả điều trị ung thư, ngay cả khi không có bệnh não và hay tình trạng hạ protein máu.
Đối với ung thư biểu mô tế bào gan không thể cắt bỏ, bệnh nhân thường được làm Nút mạch hóa trị qua động mạch (TACE) nhiều lần, nhưng cần chú ý đến chức năng gan sau thủ thuật này. Bổ sung axit amin chuỗi nhánh trước thủ thuật TACE giúp duy trì chức năng gan của những tế bào gan còn khỏe mạnh ở bệnh nhân xơ gan. Điều quan trọng cần lưu ý là mặc dù bệnh nhân giai đoạn cuối có tiên lượng xấu và hỗ trợ dinh dưỡng không cải thiện khả năng sống còn, nhưng vẫn phải cung cấp đủ năng lượng và protein cũng như vi chất dinh dưỡng để nâng cao chất lượng cuộc sống cho bệnh nhân. Các công thức bổ sung dinh dưỡng tiêu chuẩn có thể dùng cho những bệnh nhân này mà không cần kiểm soát quá nghiêm ngặt về chế độ ăn uống.
Dưới đây là Bảng tóm tắt ở nhu cầu dinh dưỡng theo giai đoạn ung thư gan (và xơ gan):

Suy nhược cơ thể là biến chứng thường gặp ở bệnh nhân bệnh gan giai đoạn cuối. Do đó song song việc điều trị dinh dưỡng, bệnh nhân cần được khuyến khích tập thể dục, vận động phù hợp, tùy theo tình trạng chức năng và bệnh lý đi kèm, đặc biệt đối với những bệnh nhân đang trong giai đoạn chờ ghép gan vì nó mang lại nhiều lợi ích.
Tiên lượng bệnh ung thư gan
Tiên lượng bệnh ung thư gan phụ thuộc vào nhiều yếu tố như kích thước khối u của ung thư gan, số lượng tổn thương, ung thư di căn xa hay chưa, các mô gan xung quanh gan đã bị xâm lấn chưa, và sức khỏe và tổng trạng chung của bệnh nhân.
Hiệp hội Ung thư Hoa Kỳ cho biết tỷ lệ sống còn sau 5 năm chung cho tất cả các giai đoạn của bệnh ung thư gan là 15%. Nguyên nhân tỷ lệ sống còn thấp là do nhiều bệnh nhân ung thư gan còn mắc thêm bệnh lý khác, ví dụ như xơ gan. Tuy nhiên, tỷ lệ sống còn sau 5 năm có thể khác nhau tùy thuộc vào mức độ lan rộng của ung thư gan.
Nếu ung thư gan khu trú (chỉ giới hạn trong gan) thì tỷ lệ sống còn sau 5 năm là 28%. Nếu ung thư gan giới hạn trong một khu vực trong cơ thể (đã xâm lấn sang các cơ quan lân cận) thì tỷ lệ sống còn sau 5 năm là 7%. Một khi ung thư gan đã di căn xa (di căn đến các cơ quan hoặc mô ở xa) thì thời gian sống còn chỉ là 2 năm.
Tỷ lệ sống còn cũng có thể bị ảnh hưởng bởi các phương pháp điều trị áp dụng. Ung thư gan mà còn có thể được phẫu thuật cắt bỏ thì có tỷ lệ sống sau 5 năm được cải thiện trên 50%. Khi được phát hiện ở giai đoạn sớm nhất và được ghép gan, tỷ lệ sống còn sau 5 năm có thể lên tới 70%.
Tử vong do ung thư gan nguyên phát thường là do suy chức năng gan, xuất huyết hoặc ung thư giai đoạn muộn.
Có thể chữa khỏi bệnh ung thư gan không?
Ung thư gan rất khó chữa vì nó thường không được phát hiện ở giai đoạn đầu. Khi được điều trị thành công, ung thư gan có thể không bao giờ khỏi hoàn toàn, vì vậy việc theo dõi là rất quan trọng. Xét nghiệm máu và các phương pháp chẩn đoán hình ảnh có thể đóng vai trò quan trọng trong kế hoạch điều trị và theo dõi của bệnh nhân. Các số liệu thống kê về ung thư gan rất khó áp dụng cho một bệnh nhân cụ thể bởi vì loại ung thư, giai đoạn, bệnh lý nền, đáp ứng với điều trị... rất khác nhau ở mỗi cá nhân.
BS. Trần Quốc Hùng
Ban Biên tập Y Khoa Online
--------------------------
Nguồn:
https://www.cancer.org.au/cancer-information/types-of-cancer/liver-cancer. Truy cập ngày 28/12/2023
https://www.mayoclinic.org/diseases-conditions/liver-cancer. Truy cập ngày 28/12/2023
https://www.mayoclinic.org/diseases-conditions/cholangiocarcinoma/diagnosis-treatment/drc-20352413. Truy cập ngày 29/12/2023
https://www.cancer.gov/types/liver/what-is-liver-cancer/treatment. Truy cập ngày 29/12/2023
https://my.clevelandclinic.org/health/diseases/9418-liver-cancer. Truy cập ngày 29/12/2023
https://www.cancercouncil.com.au/liver-cancer/treatment/tace/. Truy cập ngày 28/12/2023
http://vasld.com.vn/nhung-bien-phap-dieu-tri-moi-trong-ung-thu-bieu-mo-te-bao-gan. Truy cập ngày 28/12/2023
https://www.medicinenet.com/liver_cancer_hepatocellular_carcinoma/article.htm. Truy cập ngày 28/12/2023
https://www.cancerresearchuk.org/about-cancer/liver-cancer/stages/bclc-staging-system-child-pugh-system. Truy cập ngày 29/12/2023
Ruiz-Margáin A, et al. Nutritional therapy for hepatocellular carcinoma. World J Gastrointest Oncol 2021; 13(10): 1440-1452
-
Lupus ban đỏ
31/03/2025 22:16 GMT+7
-
Ung thư hạch
26/03/2025 21:24 GMT+7
-
Bệnh lao
24/03/2025 15:30 GMT+7
-
Sởi
23/03/2025 11:12 GMT+7
-
Viêm xoang
21/11/2024 14:48 GMT+7
-
Ung thư
18/11/2024 09:51 GMT+7
-
Viêm mũi xoang
15/11/2024 18:38 GMT+7
-
Ung thư vú
05/10/2024 13:56 GMT+7
-
Bướu sợi tuyến vú
24/09/2024 21:25 GMT+7
-
Lymphoma
04/10/2023 14:45 GMT+7
-
Thiếu máu trên bệnh nhân u lympho
04/10/2023 13:50 GMT+7
-
Lõm xương ức
14/08/2023 16:23 GMT+7






