Helicobacter pylori
1. Giới thiệu
Helicobacter pylori (H. pylori) là một tác nhân gây bệnh quan trọng ở người, ảnh hưởng đến sức khỏe đường tiêu hóa. Vi khuẩn này được phát hiện lần đầu tiên vào năm 1982 bởi Robin Warren và Barry Marshall. Việc phát hiện vi khuẩn H. pylori đã tạo ra một sự thay đổi mang tính cách mạng đối với sự hiểu biết về bệnh loét dạ dày tá tràng. Trước những năm 1980, các tình trạng bệnh lý như loét thường được cho là do các yếu tố liên quan lối sống như căng thẳng và chế độ ăn uống, dẫn đến các phương pháp điều trị tập trung vào việc kiểm soát triệu chứng lâu dài hơn là điều trị dứt điểm nguyên nhân. Việc xác định H. pylori là một nguyên nhân đã mở ra các phương pháp điều trị nhắm vào chính vi khuẩn này, mang lại cơ hội chữa khỏi bệnh cho nhiều bệnh nhân. Bài viết này nhằm mục đích cung cấp một cái nhìn tổng quan chi tiết về H. pylori, bao gồm dịch tễ học, cơ chế gây bệnh, biểu hiện lâm sàng, chẩn đoán, điều trị, phòng ngừa và các nghiên cứu hiện tại.
2. Đặc điểm của Helicobacter pylori
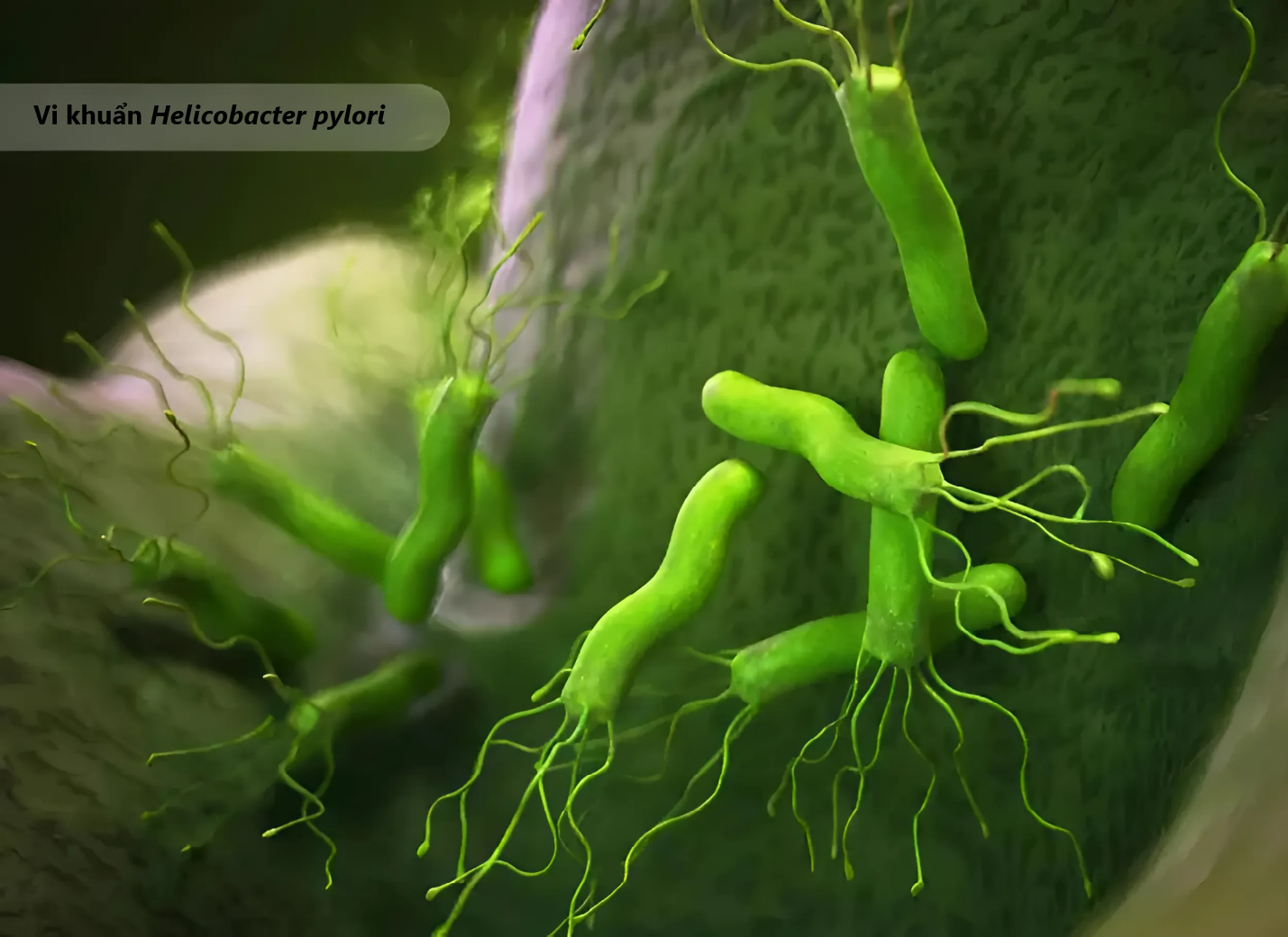
Ảnh minh họa vi khuẩn Helicobacter pylori. Nguồn: webmd.com
Helicobacter pylori là một loại vi khuẩn Gram âm, ái khí và có hình xoắn. Một đặc điểm nổi bật của vi khuẩn này là khả năng tồn tại và phát triển trong môi trường axit khắc nghiệt của dạ dày ở người, chủ yếu nhờ vào khả năng sản xuất men urease. Urease đóng một vai trò quan trọng trong việc trung hòa axit dạ dày bằng cách thủy phân urê thành amoniac (NH3). Amoniac tạo ra một vùng đệm kiềm xung quanh vi khuẩn, bảo vệ nó khỏi tác động của axit dạ dày.
Ngoài urease, H. pylori còn có các đặc điểm sinh hóa quan trọng khác như sự hiện diện của oxidase và catalase. Vi khuẩn này cũng có khả năng di chuyển nhờ các lông roi, giúp chúng đi qua lớp chất nhầy của dạ dày để tiếp cận các tế bào biểu mô ở niêm mạc dạ dày, nơi nó có thể bám dính và gây nhiễm trùng.
3. Dịch tễ học và tỷ lệ lưu hành
Tỷ lệ nhiễm Helicobacter pylori trên toàn cầu rất cao và có sự khác biệt đáng kể giữa các khu vực địa lý. Các nước đang phát triển thường có tỷ lệ nhiễm H. pylori cao hơn so với các nước phát triển, có thể do sự khác biệt về điều kiện vệ sinh, kinh tế xã hội, khả năng tiếp cận nguồn nước sạch. Tại Hoa Kỳ, tỷ lệ nhiễm H. pylori cao hơn ở người lớn tuổi, người Mỹ gốc Phi, người gốc Tây Ban Nha và các nhóm có mức sống kinh tế xã hội thấp hơn.
4. Lây nhiễm và các yếu tố nguy cơ
Cách thức lây nhiễm chính xác của H. pylori vẫn chưa được hiểu đầy đủ, nhưng người ta tin rằng nó chủ yếu xảy ra thông qua tiếp xúc trực tiếp từ người sang người. Các con đường lây nhiễm bao gồm đường miệng-miệng qua nước bọt (ví dụ: hôn, dùng chung đồ dùng cá nhân) và đường phân-miệng qua tiếp xúc với chất nôn hoặc phân (ví dụ: vệ sinh kém). Ngoài ra, việc lây nhiễm có thể xảy ra qua thực phẩm và nước bị ô nhiễm, đặc biệt ở các nước đang phát triển nơi điều kiện vệ sinh kém.
Một số yếu tố nguy cơ đã được xác định liên quan đến nhiễm H. pylori. Trẻ em thường bị nhiễm, có lẽ do thực hành vệ sinh kém hơn. Sống trong điều kiện đông đúc và thiếu khả năng tiếp cận nước sạch và vệ sinh cũng làm tăng nguy cơ nhiễm khuẩn. Việc sống chung với người bị nhiễm H. pylori cũng làm tăng khả năng bị lây nhiễm. Ngoài ra, tiền sử gia đình có người mắc ung thư dạ dày cũng có thể là một yếu tố nguy cơ.
5. Cơ chế gây bệnh của Helicobacter pylori
Quá trình gây bệnh của H. pylori bắt đầu bằng sự xâm nhập vào dạ dày. Vi khuẩn sử dụng khả năng di chuyển bằng lông roi để di chuyển qua lớp chất nhầy của dạ dày. Sau đó, nó bám vào các tế bào biểu mô ở lớp niêm mạc dạ dày. Việc sản xuất urease giúp trung hòa môi trường axit, tạo điều kiện cho sự tồn tại và xâm nhập của vi khuẩn.
Sau khi xâm nhập thành công, H. pylori gây ra phản ứng viêm mạn tính ở niêm mạc dạ dày, dẫn đến viêm dạ dày. Chúng còn tiết ra các yếu tố độc lực:
- Gen A gây độc tế bào (CagA: Cytotoxin-associated gene A): Gen này nằm trên một vùng bên trong vi khuẩn H. pylori gọi là "đảo gây bệnh” (pathogenicity island: PAI). Khi H. pylori mang CagA tiếp xúc với tế bào biểu mô ở niêm mạc dạ dày, CagA sẽ xâm nhập vào tế bào và phosphoryl hóa, dẫn đến sự thay đổi cấu trúc tế bào, tăng sản xuất cytokine gây viêm (như IL-8), và có liên quan đến tăng nguy cơ ung thư dạ dày.
- Độc tố VacA (Vacuolating cytotoxin A): Thúc đẩy tạo thành các không bào bên trong tế bào biểu mô ở niêm mạc dạ dày, làm gián đoạn chức năng tế bào và có thể dẫn đến tổn thương niêm mạc.
- Lipopolysaccharide: Thành phần của màng ngoài vi khuẩn có thể kích hoạt phản ứng viêm.
- Enzym ngoại bào: Các enzyme như protease và phospholipase có thể phá hủy lớp nhầy bảo vệ niêm mạc dạ dày.
Các chủng H. pylori khác nhau có mức độc lực khác nhau, điều này giải thích tại sao một số người phát triển bệnh nặng trong khi những người khác vẫn không có triệu chứng. Phản ứng miễn dịch của cơ thể để cố gắng loại bỏ nhiễm trùng cũng góp phần gây tổn thương mô thông qua việc giải phóng các cytokine và chemokine.
Nhiễm H. pylori mạn tính có thể dẫn đến một số bệnh lý. Viêm dạ dày mạn tính có thể tiến triển thành loét dạ dày tá tràng do tổn thương lớp niêm mạc bảo vệ của dạ dày và tá tràng. Nhiễm H. pylori kéo dài là một yếu tố nguy cơ mạnh mẽ đối với ung thư dạ dày và ung thư hạch lympho tế bào T (MALT lymphoma). Do đó, Tổ chức Y tế Thế giới (WHO) đã xếp H. pylori vào nhóm các tác nhân gây ung thư nhóm 1.
6. Biểu hiện lâm sàng và các bệnh liên quan
Hầu hết các cá nhân bị nhiễm H. pylori không có triệu chứng. Tuy nhiên, khi các triệu chứng xảy ra, chúng thường liên quan đến viêm dạ dày hoặc loét dạ dày tá tràng. Các triệu chứng này có thể bao gồm đau bụng (âm ỉ hoặc nóng rát), thường nặng hơn khi bụng đói; buồn nôn và nôn (có thể có máu); chán ăn; ợ hơi thường xuyên; đầy hơi; và giảm cân không chủ ý. Trong một số trường hợp, người bệnh có thể đi ngoài phân đen hoặc hắc ín, cho thấy có chảy máu ở đường tiêu hóa.
Nhiễm H. pylori có liên quan đến một số bệnh đường tiêu hóa cụ thể:
- Viêm dạ dày: Viêm mạn tính niêm mạc dạ dày.
- Loét dạ dày tá tràng: Vết loét ở niêm mạc dạ dày hoặc tá tràng.
- Khó tiêu chức năng: Khó chịu ở vùng bụng trên không liên quan đến loét.
- Ung thư dạ dày: Tăng nguy cơ ung thư biểu mô tuyến dạ dày.
- Lymphoma MALT: Là một loại ung thư lympho tế bào B tại niêm mạc dạ dày.
Mặc dù H. pylori là một yếu tố nguy cơ chính cho các tình trạng này, nhưng không phải tất cả những ai nhiễm H. pylori đều sẽ bị các tình trạng này, vì còn có sự tham gia của các yếu tố khác như vấn đề di truyền của người nhiễm và tác động của môi trường.
7. Chẩn đoán nhiễm Helicobacter pylori
Có nhiều phương pháp khác nhau để chẩn đoán nhiễm H. pylori, gồm phương pháp không xâm lấn và xâm lấn.
Các phương pháp không xâm lấn:
- Xét nghiệm hơi thở urê: Xét nghiệm này đo lượng CO2 trong hơi thở sau khi bệnh nhân uống urê có carbon được đánh dấu. H. pylori tiết ra men urease sẽ thủy phân urê nhanh chóng tạo thành CO2 và amoniac (NH3). CO2 có carbon đánh dấu được hấp thụ vào máu rồi thải ra ngoài khi thở ra và đo được trong hơi thở bằng máy. Xét nghiệm hơi thở urê là một xét nghiệm không xâm lấn đáng tin cậy cho cả chẩn đoán ban đầu và theo dõi quá trình điều trị xem vi khuẩn đã bị diệt trừ hay chưa.
- Xét nghiệm kháng nguyên trong phân: Xét nghiệm này phát hiện kháng nguyên của H. pylori trong mẫu phân. Tương tự như xét nghiệm hơi thở urê, đây là một phương pháp không xâm lấn phù hợp cho chẩn đoán và theo dõi sau điều trị.
- Xét nghiệm huyết thanh (Xét nghiệm máu): Xét nghiệm này phát hiện kháng thể chống lại H. pylori trong máu. Mặc dù dễ thực hiện, nhưng xét nghiệm huyết thanh không thể phân biệt giữa nhiễm trùng hiện tại và nhiễm trùng trước đây, do đó ít được sử dụng để theo dõi kết quả điều trị.
Các phương pháp xâm lấn đòi hỏi phải nội soi đường tiêu hóa trên:
- Sinh thiết dạ dày: Mẫu mô được lấy từ niêm mạc dạ dày trong quá trình nội soi để làm xét nghiệm mô bệnh học, nuôi cấy và xét nghiệm urease nhanh. Nội soi cho phép quan sát trực tiếp niêm mạc dạ dày và là tiêu chuẩn vàng để chẩn đoán H. pylori và các bệnh lý liên quan như viêm dạ dày và loét. Nuôi cấy vi khuẩn cho phép xét nghiệm độ nhạy kháng sinh.
- Xét nghiệm urease nhanh: Một mẫu sinh thiết được đặt trên một dải thử có chứa urê và chất chỉ thị. Nếu có urease (nghĩa là có H. pylori) thì chất chỉ thị sẽ đổi màu vì men urease do H. pylori tiết ra sẽ phân hủy urê tạo thành ammoniac có tính kiềm, làm thay đổi độ pH. Đây là một xét nghiệm nhanh chóng và thuận tiện được thực hiện trong quá trình nội soi.
Xét nghiệm PCR (phản ứng chuỗi polymerase) có thể phát hiện nhiễm H. pylori trong nhiều mẫu khác nhau như phân, mẫu mô sinh thiết dạ dày và thậm chí cả nước bọt, đồng thời có thể xác định đột biến đề kháng kháng sinh.
Bảng 1: So sánh các xét nghiệm chẩn đoán H. pylori
|
Tên xét nghiệm |
Xâm lấn/Không xâm lấn | Phương pháp phát hiện | Ưu điểm | Nhược điểm |
Trường hợp sử dụng |
|
Xét nghiệm hơi thở urê |
Không xâm lấn | Phát hiện CO2 đánh dấu trong hơi thở | Độ chính xác cao, dễ thực hiện | Có thể bị ảnh hưởng bởi việc sử dụng thuốc ức chế bơm proton (PPI) gần đây |
Chẩn đoán ban đầu, xác nhận diệt trừ vi khuẩn |
|
Xét nghiệm kháng nguyên trong phân |
Không xâm lấn | Phát hiện kháng nguyên của H. pylori trong phân | Độ đặc hiệu cao, dễ thực hiện | Độ nhạy có thể thấp hơn xét nghiệm hơi thở urê |
Chẩn đoán ban đầu, xác nhận diệt trừ vi khuẩn |
|
Xét nghiệm huyết thanh |
Không xâm lấn | Phát hiện kháng thể trong máu | Dễ thực hiện, chi phí thấp | Không phân biệt được nhiễm trùng hiện tại hay trước đây |
Nghiên cứu dịch tễ học |
|
Sinh thiết dạ dày |
Xâm lấn | Xét nghiệm mô bệnh học, nuôi cấy vi khuẩn, test urease nhanh | Tiêu chuẩn vàng, cho phép đánh giá tổn thương mô và xét nghiệm độ nhạy kháng sinh | Xâm lấn, cần nội soi |
Chẩn đoán ban đầu, đánh giá bệnh lý liên quan, thất bại điều trị |
|
Xét nghiệm urease nhanh |
Xâm lấn | Phát hiện hoạt động của urease trong mẫu sinh thiết | Nhanh chóng, thuận tiện trong quá trình nội soi | Chỉ phát hiện nhiễm trùng hiện tại |
Chẩn đoán ban đầu trong quá trình nội soi |
8. Các chiến lược điều trị tiệt trừ Helicobacter pylori
Mục tiêu chính của việc điều trị nhiễm H. pylori là tiêu diệt vi khuẩn và chữa lành mọi vết loét hoặc viêm nhiễm liên quan.
Nguyên tắc chung:
- Xét nghiệm H. pylori trước điều trị: Bắt buộc để xác định có nhiễm H. pylori hay không.
- Sử dụng kháng sinh đường uống: Không dùng kháng sinh đường tiêm.
- Phối hợp thuốc: Phải điều trị phối hợp thuốc giảm tiết acid (thường là PPI - thuốc ức chế bơm proton) với ít nhất hai loại kháng sinh. Không dùng một loại kháng sinh đơn thuần.
- Thời gian điều trị: Thường kéo dài 10-14 ngày.
- Xét nghiệm lại sau điều trị: Cần xét nghiệm lại sau ít nhất 4 tuần ngưng kháng sinh và 2 tuần ngưng PPI để đảm bảo đã diệt trừ thành công H. pylori.
- Cân nhắc kháng sinh đồ: Ở những vùng có tỷ lệ kháng kháng sinh cao hoặc khi điều trị thất bại, nên thực hiện kháng sinh đồ để lựa chọn kháng sinh phù hợp.
Thuốc ức chế bơm proton (PPI): Đóng vai trò quan trọng trong việc ức chế tiết acid dạ dày, giúp tăng hiệu quả của kháng sinh. Các PPI thường được sử dụng bao gồm: Omeprazole, Esomeprazole, Lansoprazole, Pantoprazole, Rabeprazole. Liều dùng thường là liều tiêu chuẩn, 2 lần/ngày.
Các phác đồ điều trị H. pylori hiện nay:
1. Phác đồ ba thuốc:
PPI (liều dùng tiêu chuẩn, 2 lần/ngày) + Amoxicillin (1g x 2 lần/ngày) + Clarithromycin (500mg x 2 lần/ngày): Đây là phác đồ kinh điển nhưng hiệu quả đang giảm do tình trạng kháng Clarithromycin. Hiện nay, phác đồ này thường chỉ được khuyến cáo ở những vùng có tỷ lệ kháng Clarithromycin thấp (<15%).
PPI (liều dùng tiêu chuẩn, 2 lần/ngày) + Amoxicillin (1g x 2 lần/ngày) + Metronidazole (500mg x 2 lần/ngày): Phác đồ này có thể được sử dụng thay thế khi có kháng Clarithromycin hoặc không có Clarithromycin.
2. Phác đồ bốn thuốc:
Phác đồ bốn thuốc có Bismuth:
PPI (liều dùng tiêu chuẩn, 2 lần/ngày) + Bismuth subsalicylate (120 - 240mg x 4 lần/ngày) + Metronidazole (500mg x 3-4 lần/ngày) + Tetracycline (500mg x 4 lần/ngày): Phác đồ này thường được khuyến cáo là lựa chọn đầu tay ở những vùng có tỷ lệ kháng Clarithromycin cao hoặc khi điều trị bằng phác đồ ba thuốc thất bại. Thời gian điều trị thường là 10-14 ngày.
Phác đồ bốn thuốc nối tiếp:
- Ngày 1-5: PPI (liều dùng tiêu chuẩn, 2 lần/ngày) + Amoxicillin (1g x 2 lần/ngày)
- Ngày 6-10: PPI (liều dùng tiêu chuẩn, 2 lần/ngày) + Clarithromycin (500mg x 2 lần/ngày) + Metronidazole (500mg x 2 lần/ngày)
Hiệu quả của phác đồ này có thể thay đổi tùy theo vùng và tỷ lệ kháng kháng sinh.
3. Các phác đồ cứu vãn khi điều trị thất bại:
Khi điều trị lần đầu thất bại, cần xem xét các phác đồ khác. Các lựa chọn có thể bao gồm:
- Phác đồ bốn thuốc có Bismuth (nếu chưa dùng ở lần đầu).
- Phác đồ có Rifabutin: PPI (2 lần/ngày) + Amoxicillin (1g x 2-3 lần/ngày) + Rifabutin (150mg x 2 lần/ngày hoặc 300mg x 1 lần/ngày). Phác đồ này thường được sử dụng khi thất bại với các phác đồ khác do lo ngại về kháng kháng sinh.
- Phác đồ có Levofloxacin: PPI (2 lần/ngày) + Amoxicillin (1g x 2 lần/ngày) + Levofloxacin (500mg x 1 lần/ngày). Cần thận trọng khi sử dụng Levofloxacin do nguy cơ kháng thuốc cao.
- Phác đồ có Vonoprazan: Các phác đồ mới hơn sử dụng Vonoprazan, một chất ức chế axid cạnh tranh kali (P-CAB: Potassium Competitive Acid Blockers), có thể hiệu quả hơn so với các liệu pháp sử dụng PPI.
- Dựa trên kết quả kháng sinh đồ: Nếu có kết quả kháng sinh đồ, nên lựa chọn phác đồ dựa trên các kháng sinh còn nhạy cảm.
Khuyến cáo tại Việt Nam:
Theo các hướng dẫn hiện tại, phác đồ bốn thuốc có Bismuth thường được ưu tiên lựa chọn đầu tay tại Việt Nam do tỷ lệ kháng Clarithromycin cao. Hội Khoa học Tiêu hóa Việt Nam (VNAGE) cũng có các đồng thuận cập nhật về chẩn đoán và điều trị nhiễm H. pylori, trong đó nhấn mạnh tầm quan trọng của việc lựa chọn phác đồ phù hợp với tình hình kháng kháng sinh tại địa phương. Một số khuyến nghị của Hội Khoa học Tiêu hóa Việt Nam năm 2022:
- Thời gian phác đồ: 14 ngày
- Nên sử dụng kháng sinh trong bữa ăn. Nếu đã sử dụng 4 lần thì nên thêm 1 lần sử dụng trước khi ngủ.
- Thuốc ức chế bơm proton (PPI) nên được sử dụng trước ăn sáng hoặc tối 30 phút
- Metronidazole nên sử dụng 3 lần/ngày trong phác đồ điều trị 4 thuốc có bismuth và 2 lần/ngày đối với phác đồ khác.
- Tetracycline liều 500mg x 3 lần/ngày
9. Phòng ngừa nhiễm Helicobacter pylori
Do các đường lây nhiễm của H. pylori chưa được hiểu đầy đủ, nên không có hướng dẫn cụ thể nào để phòng ngừa nhiễm H. pylori. Tuy nhiên, các biện pháp vệ sinh chung có thể giúp giảm nguy cơ nhiễm H. pylori, bao gồm:
- Rửa tay kỹ bằng xà phòng và nước, đặc biệt sau khi đi vệ sinh và trước khi ăn hoặc chuẩn bị thức ăn;
- Đảm bảo thực phẩm được chế biến đúng cách và nước uống từ nguồn an toàn;
- Tránh dùng chung đồ dùng cá nhân.
- Nghiên cứu về phát triển vắc-xin H. pylori đang được tiến hành, nhưng hiện tại chưa có vắc-xin được cấp phép. Nếu có vắc-xin ngừa H. pylori có thể giảm đáng kể gánh nặng toàn cầu của nhiễm H. pylori và các bệnh liên quan.
10. Biến chứng của nhiễm Helicobacter pylori không điều trị
Nhiễm H. pylori mạn tính không được điều trị có thể dẫn đến các biến chứng lâu dài, bao gồm:
- Bệnh loét dạ dày tá tràng và các biến chứng liên quan như chảy máu, thủng và tắc nghẽn đường tiêu hóa;
- Tăng nguy cơ ung thư dạ dày,
- Khởi phát ung thư hạch tế bào T ở niêm mạc dạ dày (MALT lymphoma);
- Có thể liên quan đến một số bệnh lý ngoài đường tiêu hóa như thiếu máu do thiếu sắt; ban xuất huyết giảm tiểu cầu vô căn.
Các biến chứng đa dạng này nhấn mạnh tầm quan trọng của việc điều trị tiệt trừ H. pylori.
11. Nghiên cứu hiện tại và hướng đi tương lai
Các nỗ lực nghiên cứu đang được tiến hành tập trung vào nhiều khía cạnh liên quan H. pylori, như tìm kiếm phương pháp chẩn đoán mới với độ chính xác cao hơn và tốc độ nhanh hơn; đề ra các chiến lược điều trị mới để khắc phục tình trạng đề kháng kháng sinh, bao gồm các loại kháng sinh thay thế, liệu pháp không dùng kháng sinh (ví dụ: phác đồ dựa vào bismuth, lợi khuẩn probiotics, liệu pháp thực bào…) và các phương pháp cá nhân hóa; nỗ lực nghiên cứu và phát triển một loại vắc-xin hiệu quả để phòng ngừa; nghiên cứu về cơ chế gây bệnh của H. pylori để hiểu rõ hơn về sự tương tác của nó với cơ thể người bị nhiễm và các cơ chế gây bệnh; nghiên cứu về mối liên hệ giữa H. pylori và các bệnh lý ngoài dạ dày.
12. Khuyến nghị từ các tổ chức y tế
Các tổ chức y tế như Trung tâm kiểm soát và Phòng ngừa bệnh tật Hoa Kỳ (CDC) và Viện Y tế quốc gia Hoa Kỳ (NIH) đã đưa ra các khuyến nghị quan trọng về xét nghiệm và điều trị H. pylori.
Xét nghiệm và điều trị tiệt trừ H. pylori được khuyến nghị cho những người:
- Bị loét dạ dày tá tràng đang hoạt động,
- Có tiền sử loét dạ dày tá tràng,
- Ung thư hạch tế bào T tại niêm mạc (MALT lymphoma) cấp độ thấp hoặc sau khi cắt bỏ ung thư dạ dày sớm bằng nội soi.
- Nên cân nhắc xét nghiệm và điều trị cho bệnh nhân khó tiêu dưới 60 tuổi.
- Xét nghiệm được khuyến nghị cho những bệnh nhân dùng aspirin liều thấp kéo dài hoặc sử dụng kéo dài thuốc kháng viêm không steroid (NSAID).
- Nên cân nhắc xét nghiệm và điều trị cho bệnh nhân thiếu máu do thiếu sắt hoặc ban xuất huyết giảm tiểu cầu vô căn.
Việc lựa chọn phác đồ điều trị dựa trên tình hình đề kháng kháng sinh tại địa phương. Liệu pháp bốn thuốc dựa vào bismuth thường được khuyến nghị là liệu pháp đầu tay khi chưa biết độ nhạy kháng sinh.
Xét nghiệm lại để xác nhận H. pylori đã bị tiệt trừ cũng được khuyến nghị, đặc biệt trong trường hợp loét phức tạp hoặc ung thư dạ dày.
13. Kết luận
Helicobacter pylori là một loại vi khuẩn phổ biến có khả năng gây ra các bệnh đường tiêu hóa nghiêm trọng, bao gồm loét dạ dày tá tràng và ung thư dạ dày. Tình trạng đề kháng kháng sinh ngày càng gia tăng đặt ra những thách thức đáng kể trong điều trị, và cũng nhấn mạnh tầm quan trọng của việc tiếp tục nghiên cứu các chiến lược chẩn đoán và điều trị mới. Các nỗ lực đang được tiến hành nhằm cải thiện việc điều trị và phòng ngừa nhiễm H. pylori nhằm giảm gánh nặng y tế toàn cầu do hậu quả của nhiễm H. pylori và các bệnh lý liên quan.
Ban Biên tập Y khoa online
-----------------------------------
Tài liệu tham khảo
https://www.barnesandnoble.com/w/helicobacter-pylori-therapies-an-issue-of-gastroenterology-clinics-of-north-america-akiko-shiotani/1124194974. Truy cập ngày 18/03/2025
https://www.ncbi.nlm.nih.gov/books/NBK534233/. Truy cập ngày 18/03/2025
https://www.ncbi.nlm.nih.gov/books/NBK2408/. Truy cập ngày 18/03/2025
https://www.cambridge.org/core/books/clinical-infectious-disease/helicobacter-pylori/A1BDA216DAC433842CB1E6C1251D7E43. Truy cập ngày 18/03/2025
https://resolve.cambridge.org/core/product/identifier/9781580466127%23C30/type/BOOK_PART. Truy cập ngày 18/03/2025
https://www.ncbi.nlm.nih.gov/books/NBK2408/. Truy cập ngày 18/03/2025
https://www.ncbi.nlm.nih.gov/books/NBK2410/. Truy cập ngày 18/03/2025
https://www.barnesandnoble.com/w/helicobacter-pylori-therapies-an-issue-of-gastroenterology-clinics-of-north-america-akiko-shiotani/1124194974. Truy cập ngày 18/03/2025
https://www.ncbi.nlm.nih.gov/books/NBK2408/. Truy cập ngày 18/03/2025
https://www.ncbi.nlm.nih.gov/books/NBK2408/. Truy cập ngày 18/03/2025
https://www.mayoclinic.org/diseases-conditions/h-pylori/symptoms-causes/syc-20356171. Truy cập ngày 18/03/2025
https://my.clevelandclinic.org/health/diseases/21463-h-pylori-infection. Truy cập ngày 18/03/2025
https://glaciermedgroup.com/wp-content/uploads/2020/12/H-Pylori-Info.pdf. Truy cập ngày 18/03/2025
https://www.webmd.com/digestive-disorders/h-pylori-helicobacter-pylori. Truy cập ngày 18/03/2025
https://nostomachforcancer.org/about-stomach-cancer/risks-genetics-prevention-of-stomach-cancer/h-pylori-helicobacter-pylori/. Truy cập ngày 18/03/2025
https://stacks.cdc.gov/view/cdc/40603. Truy cập ngày 18/03/2025
https://pubmed.ncbi.nlm.nih.gov/11218379/. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC4130842/. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC10818838/. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC10008461/. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC9775295/. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC9952126/. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC9732553/. Truy cập ngày 18/03/2025
https://www.healthline.com/health/helicobacter-pylori. Truy cập ngày 18/03/2025
https://nccid.ca/debrief/helicobacter-pylori/. Truy cập ngày 18/03/2025
https://www.medicalnewstoday.com/articles/311636. Truy cập ngày 18/03/2025
https://stacks.cdc.gov/view/cdc/40603. Truy cập ngày 18/03/2025
https://stacks.cdc.gov/view/cdc/40603. Truy cập ngày 18/03/2025
https://stacks.cdc.gov/view/cdc/40603/cdc_40603_DS1.pdf. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC10562139/. Truy cập ngày 18/03/2025
https://dig.pharmacy.uic.edu/faqs/2025-2/january-2025-faqs/what-are-the-latest-guideline-recommendations-for-the-treatment-of-helicobacter-pylori-infection-in-the-u-s/. Truy cập ngày 18/03/2025
https://www.cambridge.org/core/books/clinical-infectious-disease/helicobacter-pylori/A1BDA216DAC433842CB1E6C1251D7E43. Truy cập ngày 18/03/2025
https://www.mayoclinic.org/diseases-conditions/h-pylori/symptoms-causes/syc-20356171. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC10818838/. Truy cập ngày 18/03/2025
https://pmc.ncbi.nlm.nih.gov/articles/PMC10008461/. Truy cập ngày 18/03/2025
https://nostomachforcancer.org/about-stomach-cancer/risks-genetics-prevention-of-stomach-cancer/h-pylori-helicobacter-pylori/. Truy cập ngày 18/03/2025
https://stacks.cdc.gov/view/cdc/40603/cdc_40603_DS1.pdf. Truy cập ngày 18/03/2025
-
Hạch bạch huyết
27/03/2025 11:54 GMT+7
-
"Hạnh phúc" từ góc nhìn của Khoa học thần kinh
20/03/2025 19:06 GMT+7
-
Niêm mạc
19/03/2025 10:09 GMT+7
-
BIRADS
31/10/2024 09:51 GMT+7
-
IVF
16/07/2023 10:48 GMT+7
-
Tụy nhân tạo
14/02/2023 19:20 GMT+7
-
Tủy răng
25/09/2021 16:32 GMT+7
-
SARS-CoV-2
24/07/2021 18:49 GMT+7
-
Virus Zika
17/07/2021 13:30 GMT+7
-
ZNF9
17/07/2021 13:02 GMT+7
-
Xanh methylen
17/07/2021 11:44 GMT+7
-
Xanthine
17/07/2021 11:33 GMT+7






